Behandling af angstlidelser hos voksne i almen praksis
Artikel fra Rationel Farmakoterapi 4, 2021
Månedsbladet opdateres ikke efter udgivelsen. Indholdet afspejler den aktuelle evidens på udgivelsestidspunktet.
Lone Baandrup1,2, Kristine Søgaard Dahl3, Gesche Jürgens4, Nina Åslund5, Martin Balslev Jørgensen1,2
1) Psykiatrisk Center København
2) Institut for Klinisk Medicin, Københavns Universitet
3) Indsatser for Rationel Farmakoterapi, Sundhedsstyrelsen
4) Sjællands Universitetshospital, Roskilde, Klinisk Farmakologisk Enhed
5) Dansk Selskab for Almen Medicin
Angst er både et symptom og en lidelse. Angstlidelser behandles overvejende i primærsektoren. Dog er behandlingen af komplekse angstlidelser overgået til regionalt regi i form af pakkeforløb for angst, ligesom en del af de sværere tilfælde af angstlidelser bliver behandlet hos praktiserende psykiatere. Angst som symptom, men uden at opfylde kriterier for en egentlig angstlidelse, ses dels i almenbefolkningen og dels som ledsagesymptom til andre lidelser. Angstlidelser omfatter panikangst, agorafobi, enkelfobi, socialfobi og generaliseret angst. Derudover omtaler artiklen en gruppe af uspecificerede angsttilstande, heriblandt angst som led i tilpasningsreaktion og angst som ledsagefænomen til anden psykisk lidelse. Enkelfobi kræver som hovedregel ikke medicinsk behandling og er derfor kun omtalt under afsnittet non-farmakologisk behandling. Artiklen omfatter ikke obsessiv-kompulsiv tilstand (OCD) og posttraumatisk belastningsreaktion (PTSD).
Angst er en hyppig henvendelsesårsag i almen praksis. Angsttilstande kan uden relevant behandling udvikle sig til kroniske og invaliderende tilstande [1]. Mennesker med angstlidelser udgør størstedelen af tildelte førtidspensioner i Danmark [2].
Denne artikel omhandler behandling af angstlidelser hos voksne i almen praksis. På nuværende tidspunkt findes ikke en opdateret dansk behandlingsvejledning på området, og denne artikel samler derfor de gældende anbefalinger. Artiklen tager udgangspunkt i den Nationale Rekommandationsliste (NRL) for angsttilstande udgivet i 2020 [3], hvor evidensen for de enkelte lægemiddelgrupper er gennemgået og vurderet. Artiklen inddrager internationale guidelines [1,4,5] samt de relevante af Sundhedsstyrelsens vejledninger [6-8]. Desuden indgår anbefalinger fra den Nationale Kliniske Retningslinje (NKR) for behandling af angst hos voksne udgivet i 2021 [9].
Diagnostik af angst i almen praksis
Angstlidelser diagnosticeres i henhold til ICD-10 [10]. For at opfylde kriterier for en angstdiagnose skal patienten opfylde et vist antal symptomer, og symptomerne skal medføre en tydelig påvirkning af dagligdagsfunktioner. Typisk præsenterer angstpatienten sig med flere forskelligartede klager, herunder autonome symptomer (fx hjertebanken, sveden, rysten), bekymringstendens og uro, tanker om faresituationer samt undgåelsesadfærd [10].
Det er vigtigt at afklare den somatiske helbredstilstand og undersøge for de vigtigste somatiske sygdomme, der kan give angstlignende symptomer, herunder endokrine lidelser (fx diabetes, hyperparathyreoidisme, thyreoidealidelser), pulmonale lidelser (fx astma, KOL, søvnapnø), neurologiske lidelser (fx cerebrovaskulær sygdom, migræne, epilepsi) og kardiale lidelser (fx myokardieiskæmi, arytmier, hjerteklaplidelse). Før en angstdiagnose kan stilles, er det ligeledes vigtigt at overveje, om angsttilstanden er led i en anden psykisk lidelse, herunder depression, bipolar lidelse, rusmiddelforbrug eller psykose. Da angstlidelser ofte optræder sammen med depressive symptomer, er det vigtigt at undersøge for suicidale impulser og adfærd.
Sværhedsgraden af angstlidelser i almen praksis vurderes ved en samlet beskrivelse af, hvordan symptomerne subjektivt påvirker patienten, og hvilken indflydelse symptomerne har på patientens funktionsniveau. Supplerende kan anvendes rating scales eller spørgeskemaer [6], hvis man er trænet i anvendelsen af disse. En sådan psykometrisk test bør foreligge i forbindelse med henvisning til tilskudsberettiget psykologbehandling af angstlidelser [11]. I Flowchart for håndtering af angstsymptomer hos voksne i almen praksis gives et overblik over behandlingsmuligheder. I det følgende gennemgås behandlingsmulighederne og baggrunden for deres placering i flowchartet.
Non-farmakologisk behandling af angstlidelser
Kognitiv adfærdsterapi (KAT) er effektiv ved alle former for angst og tilbydes som førstevalgsbehandling frem for medicinsk behandling alene eller kombinationsbehandling [9]. KAT bør følge en manual udarbejdet til de specifikke angstlidelser og vare minimum 12 uger. KAT kan varetages af sundhedspersoner med relevant uddannelse. Internetbaseret terapeutassisteret KAT kan være et godt valg til angstpatienter i almen praksis [9].
KAT har fordele som førstevalg, idet medicinbivirkninger undgås [9]. Hvis KAT ikke er tilstrækkeligt virksomt, vil der være indikation for at supplere med medicinsk behandling. Kombinationsbehandling bør overvejes som førstevalg, når patienten er svært forpint og ved komplekse angstlidelser som fx langvarig angsttilstand, nedsat funktionsniveau eller komorbid depression [9].
Hvis en patient tidligere har haft tilfredsstillende angstlindrende effekt af antidepressiv medicin uden betydende bivirkninger, kan samme medicinske behandling være førstevalg ved tilbagefald af angstlidelsen, hvis dette er patientens præference [9].
Farmakologisk behandling af angstlidelser i almen praksis
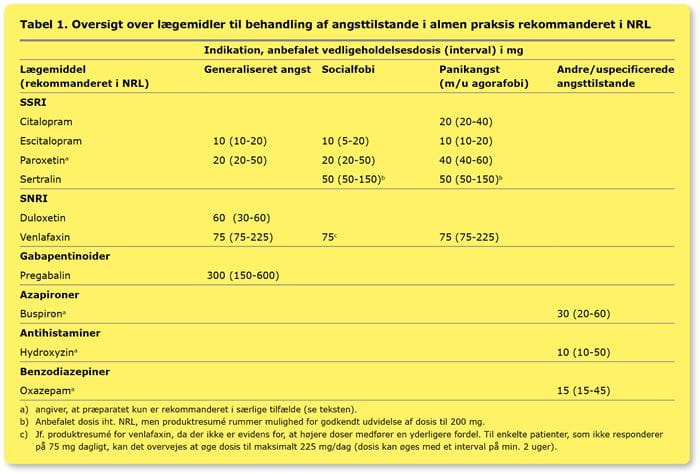
Tabel 1 giver et overblik over NRL-anbefalinger for farmakologisk behandling af angsttilstande i almen praksis med godkendt indikationsområde og doseringsniveau [3]. Her beskrives lægemidlernes plads i behandlingen samt behov for monitorering af bivirkninger.
Neurotransmitter-genoptagshæmmere
Selektive serotonin-genoptagshæmmere (SSRI) og serotonin- og nor-adrenalin-genoptagshæmmere (SNRI) hæmmer den præsynaptiske genoptagelse af serotonin, henholdsvis serotonin og noradrenalin, hvorved koncentrationen af disse neurotransmittere i synapsekløften øges. Som det fremgår af tabel 1, er det ikke alle SSRI/SNRI, der er godkendt til behandling af alle angstlidelser.
SSRI er generelt effektive til behandling af angstlidelser og betragtes som førstevalgspræparat, selvom de har potentielt problematiske bivirkninger, herunder øget nervøsitet, søvnforstyrrelser, kvalme og seksuel dysfunktion [1]. Blandt SSRI’erne, som er godkendt til behandling af angst, er paroxetin ikke et førstevalgspræparat grundet risiko for interaktioner med andre lægemidler og derfor rekommanderet med forbehold.
SNRI’erne venlafaxin og duloxetin er dokumenteret effektive. Data fra studier, der undersøger SSRI/SNRI til behandling af depression, tyder på, at SNRI er associeret med flere bivirkninger end SSRI.
Den angstlindrende effekt for SSRI og SNRI sætter ind i løbet af 2-3 uger og omfatter også effekt på evt. komorbide depressive symptomer. I begyndelsen af behandlingen kan der opstå en tilsyneladende forværring af angstsymptomerne, hvilket patienten grundigt skal informeres om på forhånd. Effekten af behandlingen øges gradvist de næste 4-5 uger og skal vurderes som helhed efter 6-8 uger [6].
QT-forlængelse kan ses som bivirkning til SSRI og SNRI. Risikoen for forlænget QT-interval stiger ved øgning af dosis samt ved tilstedeværelse af risikofaktorer som hjertesygdom og samtidig brug af andre lægemidler med kendt QT-forlængende effekt. Sundhedsstyrelsen anbefaler, at patientens kardiale risikoprofil vurderes inden start af behandling med SSRI/SNRI (med undtagelse af duloxetin), samt at der foreligger et aktuelt EKG. Ved mistænkt eller påvist hjertesygdom anbefales det, at behandlingen foregår i samråd med en speciallæge i kardiologi [6]. For visse SSRI (citalopram, escitalopram) og SNRI (venlafaxin) anbefales kontrol af EKG efter 1-2 ugers behandling samt ved dosisøgning på 50% eller derover.
Behov for blodprøver vurderes før behandlingsstart og i øvrigt efter klinisk skøn under behandlingen. SNRI’-erne skal anvendes med forsigtighed ved nedsat lever- eller nyrefunktion med eventuel dosisjustering.
For SNRI’erne er der risiko for hypertension, hvorfor blodtrykket skal måles før behandlingsstart og monitoreres regelmæssigt under behandlingen og ved dosisøgning. Kontrol af plasma-kolesterol kan overvejes ved langvarig behandling med venlafaxin.
Alle SSRI/SNRI er forbundet med risiko for seksuelle bivirkninger.
Pregabalin
Pregabalin har en angstdæmpende effekt gennem binding til calcium-kanaler i centralnervesystemet, hvorved frigivelse af glutamat, noradrenalin og substans-P hæmmes.
Pregabalin har klinisk relevant effekt i behandling af generaliseret angst blandt voksne samt forebyggende effekt på tilbagefald blandt patienter, som initialt har responderet på behandlingen. Antidepressiv medicin (SSRI/SNRI) bør foretrækkes som førstevalg ved behandling af generaliseret angst frem for pregabalin, da der er risiko for misbrug og afhængighed samt sedation. Misbrugspotentialet synes størst blandt patienter med eksisterende misbrugsproblematik. Pregabalin indebærer ikke risiko for QT-forlængelse, men er forbundet med bivirkninger i form af bl.a. sedation og svimmelhed. Forsigtighed tilrådes ved bilkørsel og maskinbetjening, og derfor skal behov for lægeligt kørselsforbud vurderes.
I særlige tilfælde kan pregabalin anvendes som førstevalg ved behandling af generaliseret angst, særligt hos patienter som har bekymring for bivirkninger i forhold til SSRI/SNRI, eller hvis der tidligere har været et godt behandlingsrespons til pregabalin [9].
Øvrige angstdæmpende lægemidler
Buspirons virkningsmekanisme og dermed bivirkningsprofil adskiller sig fra SSRI og SNRI. Buspiron er i Danmark godkendt til behandling af angst- og urotilstande. Buspiron kan overvejes til behandling af generaliseret angst, hvis patienten ikke tolererer bivirkninger relateret til SSRI og/eller SNRI, eller hvis patienten ikke har responderet på 2 tidligere behandlingsforsøg med SSRI/SNRI [1,3]. Ved behandling med buspiron skal man forvente en latenstid på 3-4 uger, før den maksimale effekt indtræder. Det foreliggende evidensgrundlag for buspiron er begrænset. Det vil sjældent være et præparat, der opstartes behandling med i almen praksis og i så fald i samråd med speciallæge i psykiatri.
Hydroxyzin er en H1-receptor antagonist med angstdæmpende effekt og er ligesom buspiron godkendt til behandling af angst- og urotilstande. Effekten indtræder umiddelbart efter indtagelse. Før opstart af behandling med hydroxyzin anbefales det, at patientens kardiale risikoprofil afklares ved optagelse af aktuelt EKG med henvisning til den mulige QT-forlængende effekt. Det foreliggende evidens-grundlag for hydroxyzin til behandling af angsttilstande er begrænset. Hydroxyzin har stærk antikolinerg og sederende effekt. Forsigtighed tilrådes ved bilkørsel og maskinbetjening.
Benzodiazepiner
I almen praksis bør benzodiazepiner som udgangspunkt kun anvendes kortvarigt til behandling af angst, og behandlingen skal følge Sundhedsstyrelsens »Vejledning om ordination af afhængighedsskabende lægemidler« [7]. Kortvarig behandling med benzodiazepiner omfatter fx akutte tilpasningsreaktioner, angst som led i anden psykisk lidelse – herunder depression – og som supplement i opstartsfasen af behandling af angsttilstande med antidepressiva.
Alle benzodiazepiner udøver deres effekt ved at potensere det GABA’erge system. For alle benzodiazepiner gælder, at virkningen indsætter kort efter indtagelse, dog med variation mellem de enkelte stoffer. De enkelte benzodiazepinpræparater adskiller sig fra hinanden ved forskellige farmakokinetiske forhold med betydning for valg af lægemiddel.
Med henvisning til risikoen for sedation, afhængighed og tolerans ved anvendelse af benzodiazepiner rekommanderes kortvarig behandling med oxazepam i særlige tilfælde [3]. Hos patienter med sværere grad af behandlingsrefraktær angst kan benzodiazepiner være en behandlingsmulighed som tillæg til standardbehandling også over længere tid [8]. Behandling af voksne med behandlingsrefraktær angst bør i udgangspunktet varetages af eller i samråd med speciallæge i psykiatri [8]. I disse situationer vil et benzodiazepin med længere halveringstid ofte være at foretrække. Længerevarende behandling med benzodiazepiner skal løbende revurderes og dette særlig grundigt mindst én gang om året, hvilket evt. kan indebære henvisning til second opinion hos en anden læge [7]. Hvis der undtagelsesvist findes indikation for længerevarende behandling med benzodiazepiner, skal der være opmærksomhed på, at angstsymptomer kan forværres af behandlingen grundet bivirkninger og rebound [7]. Det kan være vanskeligt at erkende dette for både behandler og patient, da yderligere tillæg af benzodiazepiner kortvarigt vil lindre tilstanden, hvilket fejlagtigt kan give indtryk af, at indikationen stadig er til stede. Skift mellem forskellige typer af benzodiazepiner vil ikke afhjælpe problemerne med bivirkninger, tolerans og rebound.
Benzodiazepiner er ikke associeret med QT-forlængelse. Med undtagelse af oxazepam er benzodiazepiner ikke forenelige med bilkørsel. Seponering af behandling ud over nogle få ugers varighed kan vanskeliggøres af seponeringssymptomer. Konkrete overvejelser og forslag til aftrapning af benzodiazepiner er beskrevet i Månedsbladet Rationel Farmakoterapi nr. 9 fra august 2020 [12].
Præparatvalg og opfølgning
SSRI betragtes som førstevalgspræparat ved alle angstlidelser og SNRI generelt som andetvalgspræparat grundet risiko for øget bivirkningsbyrde [1]. Initialdosis bør være lavere end ved start af behandling af en depression [5], og dosisøgning bør ske langsomt under hensyntagen til effekt og bivirkninger. Anbefalet behandlingsvarighed er 6-12 måneder [1]. Afhængigt af forholdet mellem effekt og bivirkninger samt lidelsens varighed bør herefter overvejes, om man skal forsøge aftrapning eller fortsætte i vedligeholdelsesbehandling.
Hvis der anvendes eller suppleres med benzodiazepiner initialt, bør varigheden begrænses til 2-4 uger. Hvis behandlingsperioden strækker sig længere, bør benzodiazepiner udtrappes over uger til måneder (afhængig af dosis og varighed).
Patienten skal monitoreres regelmæssigt for effekt og bivirkninger til den medicinske behandling. Intervallet mellem kontroller afhænger af lidelsens sværhedsgrad og evt. komplicerende faktorer, men anbefales som minimum at ske 2-3 uger efter påbegyndt behandling, hvor begyndende effekt kan forventes. Ved manglende effekt af SSRI efter 6-8 uger anbefales skift til SNRI eller et andet SSRI [13]. Medicinskift mellem lægemidler med kraftig effekt på det serotonerge system (SSRI, SNRI) kan ske direkte, mens skift fra præparat med kraftig serotonerg effekt til anden type præparat bedst foregår ved krydstitrering for at undgå serotonerge seponeringssymptomer (forstyrret søvn, svimmelhed og influenza-lignende symptomer). Af samme grund bør ophør med serotonerge lægemidler ske gradvist. De fleste vil kunne tolerere halvering af dosis hver anden uge.
Hvis effekten af den psykoterapeutiske eller farmakologiske behandling er insufficient, anbefales at skifte til den anden behandlingsmodalitet eller at kombinere de to [4].
I særlige tilfælde kan angstdæmpende lægemidler med forskellig virkningsmekanisme kombineres (fx tillæg af buspiron eller pregabalin efter delvist respons til SSRI) [1], hvilket bør forbeholdes patienter i et specialiseret behandlingsforløb eller i samråd med speciallæge i psykiatri. Grundet et spinkelt erfarings- og evidensgrundlag bør flere forskellige angstdæmpende lægemidler være forsøgt som monoterapi, før kombinations-terapi overvejes [14].
Kriterier for henvisning til speciallæge i psykiatri
Voksne over 18 år kan behandles for angst med antidepressive lægemidler i almen praksis. Hos de 18-24-årige bør der være en særlig opmærksomhed på komorbid depression, idet behandlingen da skal foregå ved speciallæge i psykiatri eller som minimum med opfølgning hos speciallæge i psykiatri, så snart dette er muligt [6]. Henvisning af voksne med angst til speciallæge i psykiatri bør ske efter manglende effekt af to medicinske behandlingsforsøg eller ved diagnostisk tvivl. Desuden ved udtalt psykiatrisk komorbiditet, fx depression, bipolar lidelse, personlighedsforstyrrelse eller rusmiddelforbrug samt ved samtidig somatisk sygdom, der begrænser de farmakologiske behandlingsmuligheder. Der kan henvises til et pakkeforløb for angst, hvis patienten falder inden for voksenpsykiatriens målgruppe kendetegnet ved lidelsens kompleksitet og sværhedsgrad samt et behov for en tværfaglig indsats, som ikke kan varetages i primærsektoren. Medicinsk behandling af angstlidelser hos børn og unge vil kun være indiceret i sværere tilfælde, hvor non-farmakologisk behandling er uden tilstrækkelig effekt, og forestås af speciallæger i børne- og ungdomspsykiatri [8].
Habilitetserklæringer og referencer
kan ses på www.irf.dk
Referencer
- Baldwin DS, Anderson IM, Nutt DJ, Allgulander C, Bandelow B, den Boer JA, et al. Evidence-based pharmacological treatment of anxiety disorders, post-traumatic stress disorder and obsessive-compulsive disorder: a revision of the 2005 guidelines from the British Association for Psychopharmacology. J Psychopharmacol. 2014;28(5):403-39.
- Flachs EM, Eriksen L, Koch MB, Ryd JT, Dibba E, Skov-Ettrup L, Juel K. Statens Institut for Folkesundhed. Sygdomsbyrden i Danmark - sygdomme. København: Sundhedsstyrelsen; 2015.
- Sundhedsstyrelsen. Den nationale rekommandationsliste. Farmakologisk behandling af angsttilstande. 2020.
- Bandelow B, Lichte T, Rudolf S, Wiltink J, Beutel ME. The German guidelines for the treatment of anxiety disorders. Eur Arch Psychiatry Clin Neurosci. 2015;265(5):363-73.
- Taylor D, Barnes T, Young A. The Maudsley Prescribing Guidelines in Psychiatry, 13th Ed. 13th ed. West Sussex, UK: John Wiley & Sons; 2018 2018.
- Sundhedsstyrelsen. Vejledning om behandling af voksne med antidepressive lægemidler. Vejleding nr 9899 af 11/11/2014. https://www.retsinformation.dk/eli/rets-info/2014/9899
- Sundhedsstyrelsen. Vejledning om ordination af afhængighedsskabende lægemidler. Vejledning nr 9523 af 19/06/2019. https://www.retsinformation.dk/eli/rets-info/2019/9523
- Sundhedsstyrelsen. Vejledning om medikamentel behandling af børn og unge med psykiske lidelser. Vejledning 9733 af 09/07/2019. https://www.retsinformation.dk/eli/retsinfo/2019/9733.
- Sundhedsstyrelsen. National Klinisk Retningslinje: Behandling af angstlidelser hos voksne. 2021.
- WHO: ICD-10 Classifications of Mental and Behavioural Disorders: Clinical Descriptions and Diagnostic Guidelines, version 2007.
- Sundhedsministeriet. Bekendtgørelse om tilskud til psykologbehandling i praksissektoren for særligt udsatte persongrupper. BEK nr. 1213 af 01/06/2021. https://www.retsinformation.dk/eli/lta/2021/1213
- Svendsen ALO, Haastrup MB. Aftrapning af -benzodiazepiner. Månedsblad for Rationel Farmakoterapi august 2020.
- Taylor DM, Barnes TRE, Young AH. The Maudsley Prescribing Guidelines in Psychiatry, 13th Edition. 2018. John Wiley & Sons, UK.
- Patterson B, Van Ameringen M. Augmentation strategies for treatment-resistant anxiety disorders: a systematic review and meta-analysis. Depress Anxiety. 2016;33(8):728-36.