Aftrapning af benzodiazepiner
Artikel fra Rationel Farmakoterapi 9, 2020
Månedsbladet opdateres ikke efter udgivelsen. Indholdet afspejler den aktuelle evidens på udgivelsestidspunktet.
Andreas Ludvig Ohm Svendsen1, Maija Bruun Haastrup1
1) Afdeling for Klinisk Biokemi og Farmakologi, Odense Universitetshospital
Langvarigt forbrug af benzodiazepiner bør minimeres. Aftrapning skaber fortsat udfordringer for alment praktiserende læger. Denne artikel beskriver, hvilke overvejelser man bør gøre sig, inden man opstarter benzodiazepin-behandling, hvornår man bør overveje at aftrappe en behandling, hvilke forberedelser man bør foretage, inden aftrapning påbegyndes, samt konkrete forslag til selve aftrapningen og håndtering af problemer, der måtte opstå undervejs. Benzodiazepin--afhængighed kan ses iatrogent eller non-iatrogent. Førstnævnte vil oftest ses hos patienter med forbrug af lav, daglig dosis udskrevet legalt gennem kortere eller længere tid. I sidstnævnte tilfælde vil der hyppigt være tale om høje doser, som ofte er til-veje-bragt illegalt og evt. anvendt intermitterende [1]. Artiklen er rettet mod håndtering af benzodiazepin-brugere i almen praksis med iatrogen benzodiazepin-afhængighed. Den supplerer Sundhedsstyrelsens Vejledning om ordination af afhængighedsskabende lægemidler med praktiske råd og anvisninger om aftrapning af benzodiazepiner [2].
Sundhedsstyrelsens Vejledning om ordination af afhængighedsskabende lægemidler har sin oprindelse i et cirkulære udarbejdet i 1953 [3]. I arbejdet var man opmærksom på, at morfinpræparaternes afhængighedsproblematik kunne skabe større problemer for patienten end den lidelse, medicinen skulle afhjælpe. Benzodiazepiner blev introduceret på det danske marked i 1960’erne, og forbruget toppede i 1980’erne med et forbrug på 100 definerede døgndoser (DDD)/1000 borgere/-dag [4]. Gradvis kom der også fokus på afhængighedsproblematikken ved benzodiazepiner, og der har siden 1980’erne og 1990’erne været en række initiativer til at nedbringe forbruget af disse. Sundhedsstyrelsens Vejledning om ordination af afhængighedsskabende lægemidler præciserer gældende lovgivning, samt de overordnede rammer for behandling med afhængighedsskabende lægemidler med henblik på at fremme kvaliteten i behandlingen og øge patientsikkerheden [2].
Forbruget er heldigvis faldet drastisk siden 1980’erne. Et registerstudie fandt, at over en tiårig periode fra 2003-2013 faldt forbruget af langtidsvirkende benzodiazepin med 66% og forbruget af korttidsvirkende benzodiazepin og benzodiazepin-lignende præparater med 37% [5]. Dette modsvarer et fald fra 26 til 9 DDD/1000/dag (langtidsvirkende benzodiazepin), henholdsvis 26 til 16 DDD/1000/dag (korttidsvirkende og benzodiazepin-lignende præparater). Det største fald sås i perioden 2008-2009, hvilket kunne indikere, at de nye anbefalinger havde den ønskede effekt. Der er siden da set et støt fald i antallet af brugere – specielt brugere med et forbrug, der overstiger anbefalingerne defineret som mere end 30 DDD årligt, hvilket teoretisk svarer til, at brugeren har fået én DDD per dag i mere end 30 dage (afgrænset på baggrund af Sundhedsstyrelsens anbefaling om maksimal behandlingsvarighed (4 uger), der ligger til grund for Sundhedsdatastyrelsens indblik om medicinforbrug 2018) [6].
I 2019 var den samlede solgte mængde af benzodiazepin og benzodiazepin-lignende præparater 15 DDD/1000/dag. Det er i høj grad de ældre >65 år, der har et forbrug af benzodiazepin og benzodiazepin--lignende præparater. I 2019 indløste ca. 282 personer per 1000 indbyggere i denne aldersgruppe mindst én recept. Dette dækker over både enkeltordinationer og vedvarende forbrug [7]. For en del af disse personer er forbruget startet for mange år siden [8,9], og den tilgrundliggende indikation er for nogle for længst forsvundet. De ønskede virkninger er formentlig også svundet betydeligt grundet stoffernes omfattende tendens til toleransudvikling [8].
Sundhedsstyrelsen fraråder i hovedreglen langvarig behandling i Vejledning om ordination af afhængighedsskabende lægemidler [2]. Denne anbefaling kan også læses i Seponeringslisten [10]. Balancen mellem gavnlige og skadelige virkninger vil for mange patienter være ufordelagtig [2,10,11]. Jf. Sundhedsstyrelsens -Vejledning om ordination af afhængighedsskabende lægemidler skal behand-ling af insomni med benzodiazepin og benzodiazepin-lignende præparater i første omgang være af kort varighed (1-2 uger) og kun igangsættes, hvor patienten er alvorligt belastet af søvnløsheden. Benzodiazepiner kan være nyttige i behandlingen af angst på tværs af psykiatriske lidelser, på trods af, at de ikke er førstevalg som langtidsstrategi [12,13]. Ved påbegyndelse af benzodiazepin--behandling mod længerevarende angsttilstand kan den første ordination udstrækkes til højest 4 uger og bør kun iværksættes, når tilstanden ikke kan behandles på anden måde, herunder non-farmakologisk [2]. Dette er dog specialistbehandling og bør ikke i udgangspunktet ikke igangsættes i almen praksis [11,14].
Langtidsbehandling (almindeligvis >1-2 uger) af ældre personer bør principielt ikke finde sted [2]. Sundhedsstyrelsens Nationale Kliniske Retningslinjer for forebyggelse af fald [15] har en stærk anbefaling for seponering af benzodiazepiner hos ældre, idet benzodiazepiner øger risikoen for fald. Ordination af benzodiazepin kan også være relevant som kortvarig intervention ved svære angsttilfælde hos ældre, men bør seponeres så snart som muligt, og interventionsperioden bør ikke forløbe længere end 4 uger. Ordination af benzodiazepin kan endvidere være relevant ved visse psykotiske tilstande og abstinensbehandling, men hvis benzodiazepin er ordineret til ældre som sovemiddel, eller for at dæmpe milde angsttilfælde, opvejer de gavnlige virkninger ikke de skadelige [15].
Før behandling iværksættes
I bestræbelserne på at reducere forbruget af benzodiazepin ligger først og fremmest det at undgå den første ordination. Non-farmakologiske tiltag og behandling med ikke-afhængighedsskabende lægemidler er i langt de fleste tilfælde førstevalg. Såfremt der startes behandling med benzodiazepin, bør de hurtigtvirkende præparater undgås, da disse erfaringsmæssigt i højere grad disponerer til udvikling af et misbrug. [2]
Før benzodiazepin-behandling iværksættes, og ligeledes inden aftrapning indledes, er det væsentligt, at den til grundlæggende årsag til ordinationen af benzodiazepin i første omgang er optimalt behandlet med andre farmakologiske eller non-farmakologiske behandlingsmidler. For behandlingen af henholdsvis insomni og angst henvises til [16] og [11].
Når behandling besluttes iværksat
Der skal udarbejdes en behandlingsplan, som skal journalføres, jf. Sundhedsstyrelsens Vejledning om ordination af afhængighedsskabende lægemidler. Denne skal omfatte den forventede behandlingsvarighed, slut- eller revurderingsdato, målet med behandlingen, planlagt opfølgning samt overvejelse om motorkøretøjer og maskiner kan føres forsvarligt under behandlingen. Hensigten med behandlingsplanen er at forhindre udvikling af tolerans, afhængighed og andre uønskede følgevirkninger, samt at sikre, at patienten ikke behandles med afhængighedsskabende lægemidler længere end højest nødvendigt. Se faktaboks samt kort vejledning fra Styrelsen for Patientsikkerhed [17] for yderligere om journalkrav mv.
Ved opstart af benzodiazepin-behandling eller ved opfølgning på en patient, som allerede er i behandling, kan man med fordel udlevere Sundhedsstyrelsens borgerrettede folder om vanedannende medicin (kan bestilles via Sundhedsstyrelsens hjemmeside [18]). Denne beskriver kort og i lægmandssprog problematikker og bivirkninger ved brug af vanedannende medicin, mulighed for alternativer, vigtigheden af behandlingsplan samt aftrapning. En sådan simpel patientoplysning kan fremme troen på egen mestring og har i flere studier vist at øge succesraten for aftrapning og seponering [19,20]. Inden benzodiazepin ordineres i almen praksis, bør alternativer i form af anden farmakologisk og non-farmakologisk behandling have været afprøvet, ligesom patienten skal oplyses om virkning, bivirkninger, udvikling af tolerans og risiko for afhængighed, samt at der skal trappes ud af behandlingen igen.
Faktaboks: Lægens ansvar ved ordination af afhængighedsskabende lægemidler [2, 17]
Forud for ordination skal man:
- Overveje den forventede effekt og risikoen for uønskede bivirkninger. Særligt hos de mest sårbare som ældre, demente, patienter med alkoholoverforbrug eller samtidig behandling med andre afhængighedsskabende midler.
- Informere om risikoen for afhængighed samt om hyppige/alvorlige bivirkninger. Det skal fremgå af journalen, hvilken information der er givet i forbindelse med samtykket.
- Indhente og journalføre informeret samtykke.
- Vurdere patientens evne til at føre maskiner og motorkøretøjer. Tage stilling til evt. kørselsforbud.
- Være opmærksom på øvrig medicin med afhængighedsskabende potentiale eller interaktionspotentiale. Obs på privatmarkerede ordinationer. Vurder om det er forsvarligt at ordinere ved manglende samtykke til øvrige ordinationer.
Ved opstart af behandling skal man:
- Lægge behandlingsplan sammen med patienten. Skal indeholde mål for behandlingen, forventet varighed med tydelig seponeringsdato og planlagt opfølgning.
Ved opfølgning på behandling skal man:
- Revurdere behandlingsplanen. Eventuelle ændringer aftales med patienten og journalføres.
- Som udgangspunkt revurdere indikationen ved hver receptfornyelse, som derfor skal ske ved personligt fremmøde. Her tages stilling til klinisk effekt, bivirkninger, tegn på afhængighed, toleransudvikling eller misbrug.
- Tilbyde hjælp til aftrapning ved manglende indikation for behandlingen.
- Ved sektorovergange eller andre situationer, hvor behandlingsansvaret overgives til en anden læge, har den læge, der hidtil har varetaget behandlingen, ansvar for, at der foreligger en behandlingsplan og at denne videreformidles.
Indikationer for aftrapning
Der kan være flere grunde til aftrapning af benzodiazepin:
- Patienten ønsker at trappe ned
- Manglende effekt eller indikation af behandlingen
- Tegn på misbrug
- Manglende overholdelse af behandlingsplanen
- Bivirkninger
Benzodiazepiner er forbundet med flere bivirkninger, fx kognitiv dysfunktion, faldtendens, hang-over effect og afhængighed. Tolerans over for den terapeutiske effekt er et problem, som ikke nødvendigvis ledsages af toleransudvikling over for de negative effekter. Disse bivirkninger bør overvejes nøje, før behandling iværksættes [2,13,21]. Langtidsbehandling med benzodiazepin kan have en paradoks effekt og medvirke til forværring af søvnløshed og angst [13]. Når der er udviklet tolerance til de hypnotiske virkninger af benzodiazepin, er det sandsynligt, at de ikke længere behandler den grundlæggende insomni, men kun behandler rebound og abstinens-søvnløshed [13]. Behandlingen kan derfor medføre dårligere søvnkvalitet end udgangspunktet forinden [2], uden at patienten nødvendigvis er opmærksom på dette.
Barrierer for aftrapning
De fleste læger vil formentlig have kendskab til en mindre gruppe patienter, der igennem en lang årrække, evt. årtier, har haft et fast forbrug af benzodiazepin. Ofte kan den oprindelige indikation have fortabt sig. Forsøg på aftrapning kan have slået fejl på grund af afhængighed og/eller tilbagevenden af de symptomer, der i sin tid førte til behandlingen, hvortil kommer, at negative forventninger til at stoppe brugen af et lægemiddel har potentiale til at accentuere abstinenssymptomer [22,23]. Disse patienter har kun sjældent et ønske om nedtrapning, og motivationen for nedtrapning på lægens opfordring er ofte ganske ringe. For enkelte patienter vil en aftrapning formentlig være umulig, trods manglende indikation for behandlingen [24,25].
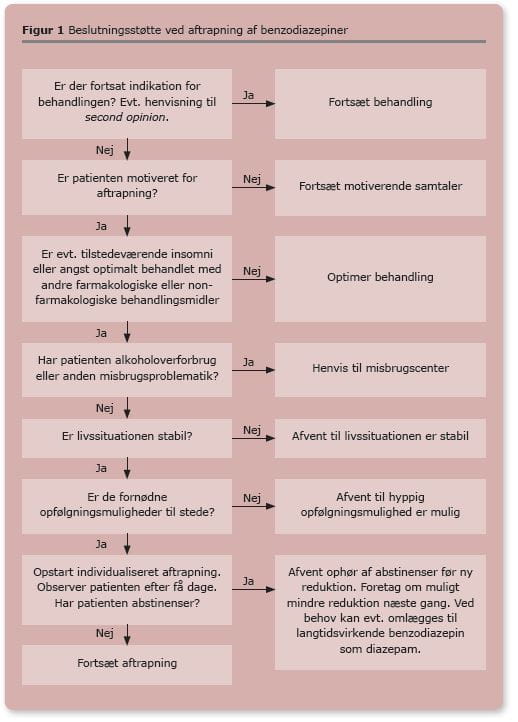
Enhver receptfornyelse skal ske ved personligt fremmøde, med mindre det undtagelsesvist besluttes, at personligt fremmøde ikke er nødvendigt, og omstændighederne herfor skal journalføres. Der skal ved fremmødet finde en revurdering af indikationen sted, og man kan benytte lejligheden til at motivere patienten til aftrapning med elementer fra den motiverende samtale samt psykosocial støtte. Kernen i den motiverende samtale er at stimulere patienten til at analysere sine ambivalente følelser i et dilemma mellem faktisk adfærd og helbredsmæssige ønsker og derved fremme adfærdsændringer [26]. Hvis der er tvivl om den fortsatte indikation for behandlingen, eller om hvorvidt det er muligt at gennemføre ned- eller aftrapning, skal lægen konferere med eller henvise patienten til relevant anden speciallæge for en vurdering, som kan indgå i beslutningen omkring den fortsatte behandling. Hvor en speciallæge i psykiatri vurderer, at nedtrapning vil være uforsvarlig pga. risiko for symptomforværring af psykiatriske symptomer, farlig eller selvskadende adfærd, skal begrundelsen for risikovurderingen og den fortsatte behandling fremgå af journalen [2]. Findes der fortsat ikke indikation for behandlingen, og nægter patienten at medvirke til aftrapning, kan lægen overveje at indhente rådgivning fra fx et misbrugscenter. I sidste ende må ordinerende læge afgøre, om fortsat receptudskrivelse er hensigtsmæssigt i forhold til at nå målet om aftrapning på sigt. En eventuelt fortsat behandling vil ikke være i overensstemmelse med Sundhedsstyrelsens vejledning. Dette er ikke en let afgørelse, når der på den korte bane ikke er grundlag for en fælles beslutning. Fortsættelse af en eventuel skadelig behandling krænker princippet om primum non nocere, mens at fjerne en behandling, der af patienten betragtes som gavnlig, kan ødelægge den terapeutiske alliance.
Forudsætninger for aftrapning
Aftrapning bør foregå i en så rolig fase af patientens liv som muligt, og den nødvendige psykosociale støtte gives undervejs. Faste brugere motiveres løbende til ophør, ikke mindst fordi patienter har en tendens til at vurdere fordelene ved benzodiazepin højere og risici lavere end læger gør [21]. Patienten bør desuden informeres om mulige abstinenssymptomer, som kan ligne de symptomer, der oprindeligt indicerede behandlingen, f.eks. søvnproblemer.
Rationalet bag aftrapning skal forklares grundigt, fordi patienter er mere modtagelige for aftrapning, hvis der er en klar plan for dette, og hvis de ved, hvad de kan forvente. Blandt andet kan fokus på succeshistorier, bivirkninger, afhængighed og kørselsrestriktioner motivere patienterne [21]. Rent praktisk bør en dosisændring ikke ske op til en weekend eller ved større begivenheder/omvæltninger i patientens liv. I tilfælde af problemer, f.eks. abstinenser, bør der være mulighed for støtte ved læge eller sygeplejerske. Det er vigtigt med god støtte fra pårørende, som med fordel kan inddrages i planerne om nedtrapning og også informeres om symptomer som ændring af humør, »kort lunte«, tilbagevenden af angstsymptomer med mere.
Har patienten et sideløbende overforbrug af alkohol, bør dette saneres først. Det er meningsløst at forsøge at aftrappe en patient, såfremt vedkommende bare substituerer med alkohol [24]. Det skal journalføres, at der er tale om alkoholmisbrug, og at det er årsagen til, at aftrapning af benzodiazepin ikke forsøges.
I Figur 1 præsenteres en algoritme, der kan hjælpe til at afgøre, om forudsætningerne for aftrapning er til stede.
Aftrapningen
Ved kortere tids behandling (almindeligvis 1-2 uger og højst 4 uger) kan benzodiazepin seponeres over få dage. Har behandlingen varet længere end dette, bør aftrapningsfasen også vare længere. Det er velkendt, at aftrapning af benzodiazepin generelt er at foretrække frem for abrupt seponering pga. risikoen for abstinensudvikling [24,27].
Abstinenssymptomer (f.eks. søvnløshed, angst, irritabilitet, gastrointestinale symptomer) forekommer ofte, især når doserne er reduceret til ca. 25 procent af den oprindelige dosis [21]. Hvis sådanne symptomer optræder, kan patienterne beroliges med, at de normalt er milde og aftager i løbet af dage til flere uger. Oprethold den aktuelle dosis i én til to uger, og fortsæt derefter aftrapningen.
Ved abrupt seponering er der tillige efter længere tids behandling risiko for svært abstinenssyndrom med delirium og kramper. Der er ikke klar evidens for, hvad der er en optimal aftrapningshastighed, men en aftrapningsperiode på mindre end 6 måneder vil være passende for de fleste. Det væsentlige er dog, at der laves en individuel tilrettelæggelse af aftrapningsforløbet, og for nogle patienter vil en væsentligt længere aftrapningsperiode være nødvendig [24,27,28].
Det har tidligere været anbefalet at skifte fra et korttidsvirkende præparat til et langtidsvirkende før aftrapningsfasen ud fra et farmakologisk, teoretisk rationale om at tilstræbe en jævn plasmakoncentration og undgå abstinenser mellem doseringer [4,29]. Dette er dog ikke påvist at øge antallet af vellykkede aftrapninger eller at reducere forekomsten eller alvorligheden af abstinenssymptomer [27], og især hos ældre patienter kan halveringstiden være forlænget betydeligt, hvilket kan føre til akkumulation og skal tages med i overvejelserne. Det står ej heller fuldstændig klart, hvor meget dosis bør reduceres mellem hvert aftrapningstrin. Reduktioner på 10-25% hver til hver anden uge er beskrevet i litteraturen. Den sidste del af aftrapningen er typisk den sværeste, og der vil her ofte være behov for mindre og langsommere dosisreduktioner. Såfremt patienten er godt informeret om risikoen for korte, selvlimiterende symptomer, der kan fejltolkes som tilbagefald af tidligere insomni eller angst, er en langsom reduktion i dosis ofte mulig.
Det afgørende er, at nedtrapningen hele tiden går fremad. Kommer patienten til et vanskeligt punkt, kan vedkommende stå fast på samme dosis i nogle uger, men man bør undgå at gå baglæns og øge dosis igen.
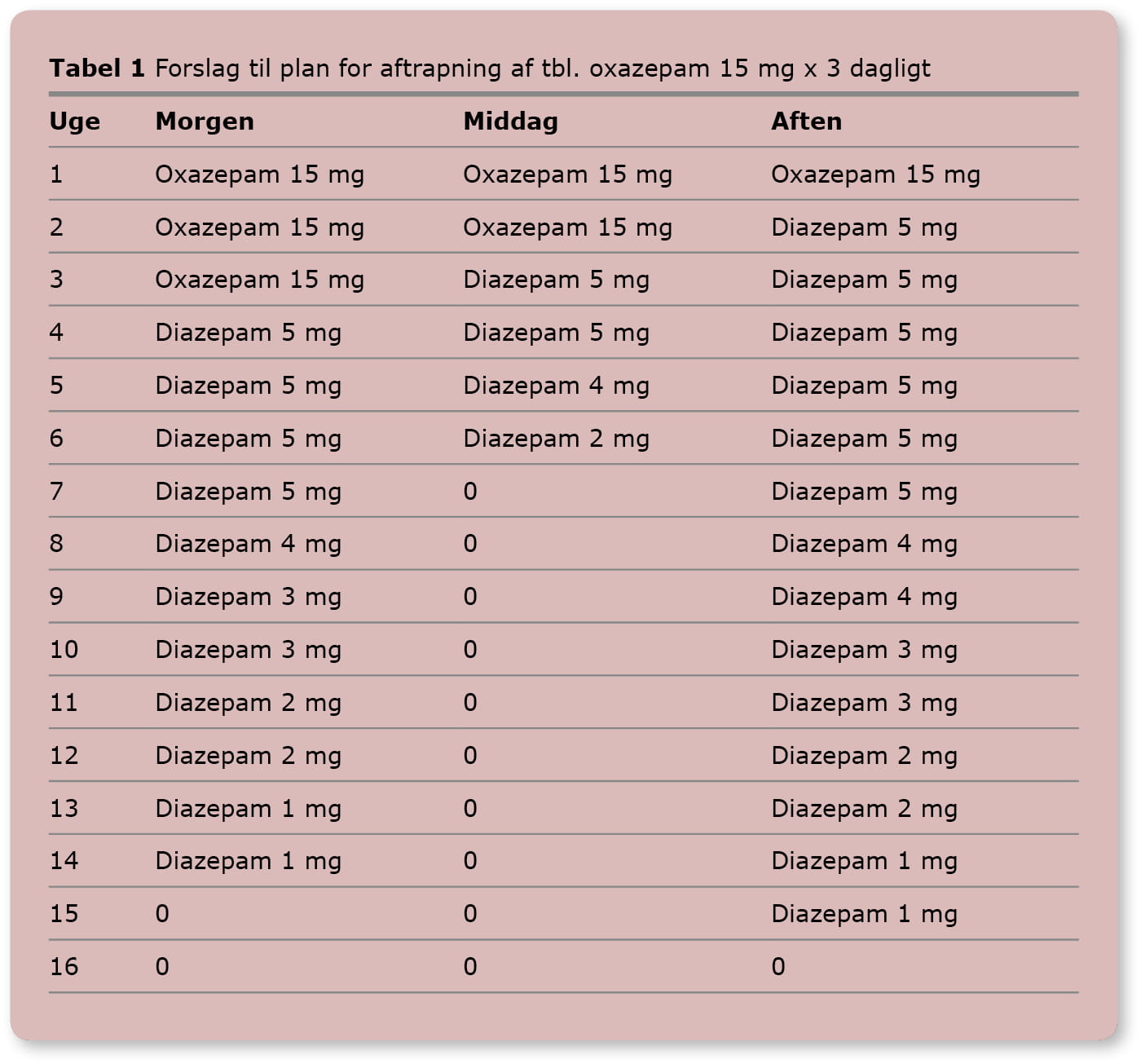
Som eksempel kan en patient, der har taget oxazepam 15 mg x 3 dagligt gennem flere år, forsøges nedtrappet med oxazepam i første omgang. Kommer der udtalte abstinenser, som patienten har svært ved at håndtere, kan der være et praktisk problem i, at tabletterne ikke findes i tilpas lav styrke, som er egnet til nedtrapning. Der kan i så fald med fordel skiftes til diazepam og herefter trappes ud, som beskrevet i tabel 1 [29]. Et ækvipotensskema må konsulteres inden evt. præparatskifte [30]. Da benzodiazepin ikke findes som suspension, kan man ved behov for mindre doser end f.eks. 1 mg diazepam evt. bede patienten anskaffe sig en tabletdeler og dele tablet diazepam 2 mg i kvarte. Dette er naturligvis ikke optimalt, og dosis vil ikke være helt ens fra gang til gang. Dette vil dog grundet diazepams lange halveringstid formentligt være negligeabelt. Der kan ligeledes ved behov indarbejdes benzodiazepin--frie dage sidst i aftrapningsplanen, især ved benzodiazepin med lang halv-eringstid som diazepam.
Tabel 1: Foreslag til plan for aftrapning af tbl. oxazepam 15 mg x 3 dagligt
| Uge | Morgen | Middag | Aften |
| 1 | Oxazepam 15 mg | Oxazepam 15 mg | Oxazepam 15 mg |
| 2 | Oxazepam 15 mg | Oxazepam 15 mg | Diazepam 5 mg |
| 3 | Oxazepam 15 mg | Diazepam 5 mg | Diazepam 5 mg |
| 4 | Diazepam 5 mg | Diazepam 5 mg | Diazepam 5 mg |
| 5 | Diazepam 5 mg | Diazepam 4 mg | Diazepam 5 mg |
| 6 | Diazepam 5 mg | Diazepam 2 mg | Diazepam 5 mg |
| 7 | Diazepam 5 mg | 0 | Diazepam 5 mg |
| 8 | Diazepam 4 mg | 0 | Diazepam 4 mg |
| 9 | Diazepam 3 mg | 0 | Diazepam 4 mg |
| 10 | Diazepam 3 mg | 0 | Diazepam 3 mg |
| 11 | Diazepam 2 mg | 0 | Diazepam 3 mg |
| 12 | Diazepam 2 mg | 0 | Diazepam 2 mg |
| 13 | Diazepam 1 mg | 0 | Diazepam 2 mg |
| 14 | Diazepam 1 mg | 0 | Diazepam 1 mg |
| 15 | 0 | 0 | Diazepam 1 mg |
| 16 | 0 | 0 | 0 |
Tabel 1 i billedeformat
Nogle patienter kan have det svært med et foreslået skifte fra benzodiazepin til antidepressiva i behandlingen af angst. Det kan eksempelvis virke stigmatiserende for patienten at måtte have »lykkepiller«, ligesom en vis bekymring for, om en anden type medicin vil være effektiv, kan mindske patientens interesse i at forsøge omlægning af behandlingen. Igen er information og støtte afgørende.
Aftrapningen af benzodiazepiner er det muliges kunst, og en enkelt formel for, hvordan det skal lykkes, findes ikke. Det vigtigste budskab er, at aftrapningen skal tilpasses den enkelte patient og bør justeres løbende.
Hovedbudskaber for aftrapning af benzodiazepiner
- Patienten skal være motiveret
- Evt. alkoholmisbrug skal saneres, inden aftrapning påbegyndes
- Individuel tilrettelæggelse af aftrapningsforløbet. De fleste vil kunne aftrappe deres behandling inden for 6 måneder
- Patienten skal informeres grundigt om mulige seponeringssymptomer og håndteringen af disse
- Lav en skriftlig, individualiseret og fleksibel aftrapningsplan i samarbejde med patienten
- Tilbyd hyppige samtaler, støtte og kontrol
- Aftrapning kan foregå med det præparat, patienten er i behandling med. Er dette ikke praktisk muligt (f.eks. pga. abstinenssymptomer mellem doseringerne ved korttidsvirkende præparater eller begrænset udvalg af styrker af det enkelte benzodiazepin), kan der skiftes til præparat med længere halveringstid, f.eks. diazepam
- Dosisreduktion på 10-20 % hver til hver anden uge bør tilstræbes
Korrespondance:
Marie Louise Schougaard Christiansen
Referencer
- Taylor D, Barnes TRE, Young AH. The Maudsley prescribing guidelines in psychiatry. 13th edition. Hoboken, NJ: Wiley; 2019.
- Sundhedsstyrelsen. Vejledning om ordination af afhængighedsskabende lægemidler. Vejledning nr. 9523 af 19/06/2019. https://www.retsinformation.dk/eli/retsinfo/2019/9523.
- Sundhedsstyrelsen. Afhængighedsskabende lægemidler – revideret vejledning, ofte stillede spørgsmål og ny borgerrettet folder. Rationel Farmakoterapi 2019;5. https:// www.sst.dk/da/Udgivelser/2019/Rationel-Farmakoterapi-5-2019.
- Bjerrum L. Benzodiazepiner: Hvad er et rationelt forbrug?. Rationel Farmakoterapi 2004;9. https://www.sst.dk/da/Udgivelser/2004/Rationel-Farmakoterapi-9-2004.
- Eriksen SI, Bjerrum L. Reducing Prescriptions of Long-Acting Benzodiazepine Drugs in Denmark: A Descriptive Analysis of Nationwide Prescriptions during a 10-Year Period. Basic Clin Pharmacol Toxicol 2015;116:499–502.
- Sundhedsdatastyrelsen. Stadig færre langtidsbrugere af sovemedicin og angstdæmpende medicin. 2018. https://sundhedsdatastyrelsen.dk/da/nyheder/2018/faerre_brugere_af_sove_og_angstdaempende_medicin_05072018.
- Sundhedsdatastyrelsen. http://medstat.dk (21. jun 2020).
- Bjerrum L. Benzodiazepiner: Hvordan reduceres forbruget? Rationel Farmakoterapi 2007;1. https://www.sst.dk/da/Udgivelser/2007/Rationel-Farmakoterapi-1-2007.
- Lee JY, Farrell B, Holbrook AM. Deprescribing benzodiazepine receptor agonists taken for insomnia: a review and key messages from practice guidelines. Polish Archives of Internal Medicine 2019;129:43–9.
- Sundhedsstyrelsen. Seponeringslisten 2020 - forslag til seponering af lægemidler hos voksne. https://www.sst.dk/-/media/Udgivelser/2019/Seponeringslisten-2020.ashxla=da&hash=3E27830D-475F39794290E7E50BDFEA-208F02644E.
- Sundhedsstyrelsen. Behandling af angstlidelser hos voksne. National klinisk retningslinje, høringsversion. 2020. https://www.sst.dk/da/Nyheder/2020/Hoering-Retningslinje-om-behandling afangstlidelser-hos-voksne.
- Jørgensen MB, Videbech P, Osler M. Benzodiazepiner har fortsat en plads i moderne psykiatrisk behandling. Ugeskr Læger 2017;179:V04170274.
- Guina J, Merrill B. Benzodiazepines I: Upping the Care on Downers: The Evidence of Risks, Benefits and Alternatives. JCM 2018;7:17.
- Sundhedsstyrelsen. Vejledning om behandling af voksne med antidepressive lægemidler. Vejledning nr. 9899 af 11/11/2014. https://www.retsinformation.dk/eli/retsinfo/2014/9899.
- Sundhedsstyrelsen. Nationale kliniske retningslinjer for forebyggelse af fald. 2018. https://www.sst.dk/da/Udgivelser/2018/NKRfor-forebyggelse-af-fald.
- KS Christensen, MB Jørgensen, ST Christensen et al. Håndtering af insomni hos voksne i almen praksis. Rationel Farmakoterapi 2018;8. https://www.sst.dk/da/Udgivelser/2018/Rationel-
Farmakoterapi-8-2018. - Styrelsen for Patientsikkerhed. Værd at vide om ordination af afhængighedsskabende lægemidler i almen praksis. 2019. https://stps.dk/da/udgivelser/2019/vaerd-at-vide-om-ordinationaf-
afhaengighedsskabende-laegemidler-i-almen-praksis/. - Sundhedsstyrelsen. Gode råd om medicin mod smerter, angst eller søvnbesvær: vanedannende medicin skal tages med omtanke. 2019. https://www.sst.dk/da/udgivelser/2019/gode-raad-ommedicin-mod-smerter_-angsteller-soevnbesvaer.
- Tannenbaum C, Martin P, Tamblyn R, et al. Reduction of inappropriate benzodiazepine prescriptions among older adults through direct patient education: the EMPOWERcluster randomized trial. JAMA Intern Med 2014;174:890–8.
- Vicens C, Bejarano F, Sempere E, et al. Comparative efficacy of two interventions to discontinue long-term benzodiazepine use: cluster randomised controlled trial in primary care. Br J Psychiatry 2014;204:471–9.
- Pottie K, Thompson W, Davies S, et al. Deprescribing benzodiazepine receptor agonists: Evidence-based clinical practice guideline. Can Fam Physician 2018;64:339–51.
- Colloca L, Miller FG. The nocebo effect and its relevance for clinical practice. Psychosom Med 2011;73:598–603.
- Mills L, Boakes RA, Colagiuri B. The effect of dose expectancies on caffeine withdrawal symptoms during tapered dose reduction. J Psychopharmacol (Oxford) 2019;33:994–1002.
- Lader M, Tylee A, Donoghue J. Withdrawing benzodiazepines in primary care. CNS Drugs 2009;23:19–34.
- Guina J, Merrill B. Benzodiazepines II: Waking Up on Sedatives: Providing Optimal Care When Inheriting Benzodiazepine Prescriptions in Transfer Patients. J Clin Med 2018;7.
- Mabeck CE, Kallerup H, Maunsbach M, et al. Den motiverende samtale. København: Dansk Selskab for almen medicin; 1999.
- Denis C, Fatséas M, Lavie E, et al. Pharmacological interventions for benzodiazepine mono-dependence management in outpatient settings. Cochrane Database Syst Rev 2006;3:CD005194.
- Baandrup L, Ebdrup BH, Rasmussen JØ, et al. Pharmacological interventions for benzodiazepine discontinuation in chronic benzodiazepine users. Cochrane Database Syst Rev 2018;3:CD011481.
- Audit Projekt Odense og Institut for Rationel Farmakoterapi. Benzodiazepiner i almen praksis. Ordination og nedtrapning – en praktisk vejledning. 2004. http://www.apo-danmark.dk/files/ pub/224.pdf.
- Specialist Pharmacy Service, United Kingdom National Health Service. What are the equivalent doses of oral benzodiazepines? 2018. https://www.sps.nhs.uk/articles/what-are-the-equivalent-doses-of-oral-benzodiazepines/.