Personer med øget risiko for et alvorligt sygdomsforløb med COVID-19
Artikel fra Rationel Farmakoterapi 7, 2020
Månedsbladet opdateres ikke efter udgivelsen. Indholdet afspejler den aktuelle evidens på udgivelsestidspunktet.
Marie Louise Schougaard Christiansen1, Helene Marie Moustgaard1, Jens Lundgren2, Jens-Ulrik Rosholm3
Rådgivning til personer, som anses for at have øget risiko for at udvikle et alvorligt sygdomsforløb, hvis de bliver smittet med COVID-19, er vigtigt for at mindske sygelighed i denne gruppe. Der er opnået en vis viden om, hvilke personer der er i øget risiko. Sundhedsstyrelsen har udarbejdet anbefalinger til personer i øget risiko, som læger kan tage udgangspunkt i ved rådgivning af patienter. Anbefalingerne bygger på evidens og supplerende faglig rådgivning, som gennemgås i det følgende.
Sundhedsstyrelsen opdaterede den 4. maj 2020 anbefalingerne i forhold til personer med øget risiko ved COVID-19 [1, 2]. Vi har ikke foretaget en systematisk litteratursøgning, men flere systematiske reviews og metaanalyser er identificeret ved usystematisk søgning. Hvor systematiske litteraturgennemgange ikke kunne findes, er der suppleret med enkeltstudier (flere endnu ej fagfællebedømt og publiceret) og narrative oversigter. Et ventet Cochrane rapid review om risikofaktorer for alvorligt forløb af COVID-19 blandt patienter i akutmodtagelse (Determining risk for serious illness in ED patients) foreligger endnu ikke [3]. Der er stort overlap mellem risikofaktorer, og derfor er det problematisk, at flere af artiklernes kontrol for confoundere er mangelfuld. Litteratur om COVID-19 er typisk udarbejdet under stor hast, og de normale grundige review-procedurer er ofte ikke fulgt. På grund af endnu sparsom evidens om personer i øget risiko ved COVID-19 har Sundhedsstyrelsen indhentet supplerende faglig rådgivning fra en række lægevidenskabelige selskaber og patient-organisationer. Den faglige rådgivning tager udgangspunkt i generel viden om patientgrupperne og et forsigtigheds-princip. Vi følger området og tilpasser anbefalingerne, hvis der kommer mere solid evidens, der gør, at vores anbefalinger ændrer sig.
Overvejelser i rådgivningen af personer i øget risiko
Over de kommende mange måneder må et varierende, men vedvarende, smittetryk af COVID-19 forventes. COVID-19 er hos flertallet af smittede, herunder smittede personer i øget risiko, ikke en alvorlig sygdom. Målrettede anbefalinger til personer med øget risiko kan dog bidrage til at sikre, at de i videst muligt omfang kan deltage i daglig aktivitet. Overordnet bør der være et helt særligt fokus på at hindre smittespredning på sygehuse og i ældreplejen/på plejecentre. Her er tætheden af meget sårbare grupper høj, og de generelle anbefalinger om fysisk afstand er svære at efterleve grundet behandlings-, pleje- og omsorgsopgaver.
Selvom en given patient har en sygdom eller tilstand, som menes at kunne medføre øget risiko ved COVID-19, så vil håndteringen dog altid bero på en konkret lægefaglig vurdering. Fordele og ulemper ved tiltag for at reducere smitterisikoen for den enkelte bør vurderes. Vigtigheden af at få en god sidste tid med social kontakt for personer med forventet kort restlevetid bør inddrages i den individuelle vurdering, og dette bør afvejes mod risiko for smitte med COVID-19. Sundhedsstyrelsens anbefalede forholdsregler for personer med øget risiko ved COVID-19 fremgår af Tabel 2.
Sammenfatning af fundet evidens
Tilgængelig litteratur dokumenterer, at alder og overvægt udgør selvstændige risikofaktorer for alvorligt forløb ved COVID-19 [4]. Der er også relativ høj forekomst af samtidige kroniske sygdomme blandt hospitalsindlagte med COVID-19 [5-7]. Når der korrigeres for alder, er grundlaget for at sige noget om den selvstændige betydning af hver enkelt komorbiditet dog spinkelt. Det norske Folkehelseinstituttet opsummerer 12 studier vedr. sammenhængen mellem alder og komorbiditet og kompliceret sygdomsforløb, indlæggelse og død ved COVID-19. Flere faktorer synes at øge risikoen for kompliceret forløb og dødelighed i multivariate analyser, herunder alder, kardiovaskulær sygdom, kronisk obstruktiv lungelidelse og diabetes [8]. På baggrund af dels evidens og dels supplerende faglig rådgivning anser Sundhedsstyrelsen aktuelt de risikogrupper, der gennemgås i det følgende, for at være enten i dokumenteret eller forventet øget risiko for alvorligt forløb af COVID-19 sygdom – se også Tabel 1. I USA medtages rygning som risikofaktor ved COVID-19 [9], men Sundhedsstyrelsen anser efter vurdering ikke rygning for en risikofaktor. Nogle studier har også fundet øget risiko for alvorligt forløb af COVID-19 for mænd, bl.a. et større britisk studie af 17 millioner patienters elektroniske journaldata [10]. Mandligt køn var ikke omfattet af den supplerende faglige rådgivning, som Sundhedsstyrelsen modtog, og Sundhedsstyrelsen har aktuelt ikke udpeget mandligt køn som risikofaktor.
Sygdomme og tilstande med veldokumenteret øget risiko
Høj alder
Evidens: Det er veldokumenteret, at risikoen for alvorligt forløb af COVID-19 øges med alder, og alder synes at udgøre en vigtig selvstændig risikofaktor. Det er dog uklart præcis hvilken aldersgrænse, der bedst afgrænser aldersgruppen med særlig øget risiko. Det er også en udfordring at adskille betydningen af alder og komorbiditet for forløbet af COVID-19. Kun få studier har analyseret data med modeller, der tager højde for mere end én risikofaktor ad gangen, og der er variation i, hvilke faktorer de respektive undersøgelser finder mest betydningsfulde. De fleste undersøgelser finder dog, at alder er en selvstændig risikofaktor, når der kontrolleres for komorbiditet. Petrilli har retrospektivt opgjort data for 4.103 patienter fra New York/Long Island. Med 19-44 årige som reference sås, at alder 65-74 år var en selvstændig risikofaktor for alvorligt forløb blandt indlagte COVID-19 patienter (OR 1,88; 95% CI 1,20-2,95). En endnu højere risiko sås for alder >75 år (OR 2,57; 95% CI 1,62-4,11), mens der ikke var signifikant effekt af alder 45-54 år (OR 0,71; 95% CI 0,44-1,15) eller 55-64 år (OR 1,25; 95% CI 0,81-1,94) [11]. Zhao fandt i et systematisk review (30 primærstudier, > 53.000 patienter) association mellem alder over 50 år og COVID-19-relateret død (OR 2,609; 95% CI 2,288-2,976) [12]. Blandt de registrerede døde med COVID-19 i Danmark var 97% 60 år pr. 10. maj 2020 [13]. Hovedparten af de døde (83%) havde komorbiditet. Risikoen for kompliceret forløb stiger betydeligt, desto ældre patienterne bliver, og især over 80 år ses markant øget risiko. Det synes biologisk plausibelt, at alder er en selvstændig risikofaktor ved COVID-19, da ældre har reduceret IgG respons (reduceret B-lymfocytfunktion), hvilket fx er set i forbindelse med influenzavaccination [14].
Supplerende faglig rådgivning: Den foreliggende litteratur og dokumentation omhandler ikke fysiologisk alder, men fokuserer alene på numerisk alder. Det er dog væsentligt at være opmærksom på, at fysiologisk alder hos den enkelte er vigtigere end numerisk alder. Den enkeltes risiko for øget sygelighed og dødelighed ved COVID-19 sygdom afhænger således i højere grad af, om man er rask og rørig, om man har et normalt fun-ktions-niveau, og af hvor selvhjulpen man er. Funktionsniveau skal vurderes og vægtes højere end numerisk alder. Underliggende kronisk sygdom er også hyppigt forekommende blandt ældre personer, hvor sygdom med COVID-19 har dødelig udgang.
Højt BMI
Evidens: Lighter fandt i en retrospektiv analyse af 3.615 patienter set på hospital og med laboratoriebekræftet COVID-19, at patienter med fedme (BMI 30-40 kg/m2 og BMI >40 kg/m2) har øget risiko for behov for indlæggelse og behov for intensiv behandling ved COVID-19 sammenlignet med gruppen med BMI<30 kg/m2 [4]. I gruppen af patienter under 60 år med BMI 30-34 kg/m2 var den relative risiko for hhv. indlæggelse og behov for behandling på intensiv omtrent fordoblet sammenlignet med gruppen af patienter med BMI <30 kg/m2 (RR 2,0; 95% CI 1,6-2,6, p<0,0001 (indlæggelse); RR 1,8; 95% CI 1,2-2,7, p=0,006 (intensiv)). En endnu tyd-eligere tendens blev set for gruppen med BMI over 35 kg/m2 (RR 2,2; 95% CI 1,7-2,9, p<0,0001 (indlæggelse); RR 3,6; 95% CI 2,5-5,3, p<0,001 (intensiv)). Den forøgede risiko blev ikke genfundet i aldersgruppen over 60 år. Sammenhængen genfindes, når der korrigeres for alder og komorbiditet, idet Petrilli fandt øget risiko for behov for indlæggelse med COVID-19 blandt patienter med BMI>40 kg/m2 sammenlignet med patienter med BMI<30 kg/m2 (OR 6,2; 95% CI 4,2-9,3) [11]. Flere potentielle mekanismer bag den forøgede risiko hos personer med højt BMI er fremlagt, herunder cardiometabolisk og trombotisk komorbiditet, en direkte negativ effekt på lungefunktion og pro-inflammatorisk fedtvæv [15]. En direkte effekt i form af fx reduceret evne til dyb vejrtrækning, ringere kondition og deraf følgende nedsat evne til at fasholde høj respirationsfrekvens er også mulig. Overordnet synes det biologisk plausibelt, at højt BMI er en selvstændig risikofaktor ved COVID-19.
Supplerende faglig rådgivning: De få foreløbige studier antyder en propor-tionalitet mellem BMI og risikoen for respiratorisk svigt uafhængigt af komorbiditet. Der synes i øvrigt at være proportionalitet mellem BMI og død ved en række andre infektiøse sygdomme og ved lungelidelser generelt. En fast BMI grænse på 35 kg/m2 kan være for høj, og formentlig er risikoen også øget ved ringere grad af fedme, især hvor personen samtidig har en eller flere kroniske sygdomme.
Sygdomme og tilstande, hvor en øget risiko må antages
Tilstande med nedsat immunforsvar
Evidens: Et University of Oxford rapid review fandt ikke grundlag for at fraråde fortsat brug af immunsupprimerende oral medicin ved kronisk lungesygdom under COVID-19 pandemien [16]. Italienske erfaringer antyder, at risikoen forbundet med immunsuppression kan være lille, men der er ingen epidemiologiske undersøgelser [17]. Patienter med hæmatologiske sygdomme har generelt nedsat immunforsvar og er i øget risiko for infektiøse sygdomme [18]. Auto-immune sygdomme synes ikke at udgøre en selvstændig risikofaktor [19]. Det synes biologisk plausibelt, at tilstande med reduceret B- og/eller T-lymfocytfunktion kunne være en selvstændig risikofaktor ved COVID-19.
Supplerende faglig rådgivning: Visse sygdomme og tilstande, enten arvelige eller erhvervede, medfører et dårligere immunforsvar, der har sværere ved at bekæmpe infektion. Behandling, der påvirker immunforsvaret, kan også være afgørende for, hvor udsat patienter er. Patienter, der tager immunhæmmende medicin, er ikke i øget risiko for at blive smittet, men de har formentlig en større risiko for at udvikle mere alvorlige sygdomsforløb af COVID-19. Hos flertallet af patienter vil man typisk anbefale at fortsætte den immunhæmmende behandling, da ophør kan medføre opblussen af den behandlede sygdom, evt. med deraf følgende behov for øgning af den immunhæmmende behandling for at få ro på sygdommen igen. For patienter med primær immundefekt, herunder patienter i substitution-s-behandling med immunglobulin, vil risikoen for et alvorligt sygdomsforløb afhænge af typen af immundefekt, tidligere infektionssygelighed og andre individuelle faktorer (fx alder eller samtidig lungesygdom). Patienter med immundefekt bør vurderes individuelt. Størstedelen af dem følges i specialambulatorium på hospital, hvorfra individuel rådgivning kan gives.
Hjertekarsygdom og hypertension
Evidens: Risikoen for alvorligt forløb ved COVID-19 synes øget blandt patienter med kendt hjertekarsygdom sammenlignet med dem uden. Yang fandt i en oversigtsartikel på baggrund af 4 kinesiske studier øget forekomst af hjertekarsygdom hos patienter med COVID-19 med alvorligt sygdomsforløb (ukorrigeret OR 3,42; 95% CI 1,88-6,22) [20]. Li fandt i et systematisk review (tre primærstudier, 222 patienter), øget risiko for behov for behandling på intensiv afdeling for COVID-19 patienter med cardio--cerebrovascular sygdom (ukorrigeret RR 3,30 95% CI 2,03-5,36) [21]. Petrilli fandt øget risiko for behov for indlæggelse med COVID-19 blandt patienter med hjerte-svigt (korrigeret OR 4,3; 95% CI 1,9-11,2) [11]. Zhao fandt association mellem cerebro-vaskulær sygdom og COVID-19-relateret død (korrigeret OR 3,19; 95% CI 1,51-6,77) [12].
Risikoen for alvorligt forløb af COVID-19 synes øget blandt patienter med hypertension sammenlignet med dem uden. Der er ingen evidens vedr. betydningen specifikt af velbehandlet hypertension, men brug af ACE-hæmmere og AT-II antagonister er ikke associeret med alvorligt sygdomsforløb af COVID-19 [22]. Yang fandt øget forekomst af hypertension hos patienter med COVID-19 med alvorligt forløb (ukorrigeret OR 2,36; 95% CI 1,46-3,83) [20]. Li fandt øget risiko for behov for behandling på intensiv afdeling for COVID-19 patienter med hypertension (ukorrigeret RR 2,03 95% CI 1,54-2,68) [21]. Zhao fandt association mellem hypertension og COVID-19-relateret død (korrigeret OR 2,06; 95% CI 1,61-2,62) [12]. Det synes biologisk plausibelt, at hjert-e-kar-sygdom kan øge risikoen for tromboser – se uddybning i afsnit om neurologiske sygdomme – og udgøre en selvstændig risikofaktor ved COVID-19.
Supplerende faglig rådgivning: Hjertesygdom dækker over mange tilstande, der ikke alle menes at give øget risiko for alvorligt sygdomsforløb ved COVID-19. Sammenhængen mellem hjertesygdom og infektion inkl. COVID-19 skal ses ud fra en øget belastning af hjertet, når man fx har feber, hvor pulsen stiger. Arytmi i sig selv vurderes ikke at øge risikoen ved COVID-19. Tilgrundliggende strukturel hjertesygdom synes at være afgørende for risikoen, fx svært hjerte-svigt eller iskæmisk hjertesygdom, eller højere alder, som ses hos de fleste patienter med pacemaker og til dels også ICD/CRT implantater. Patienter, der alene har arytmi men har strukturelt normalt hjerte (fx som ved atrieflimren eller –flagren), vurderes ikke at være i forøget risiko.
Lungesygdomme
Evidens: Risikoen for alvorligt sygdomsforløb af COVID-19 synes øget blandt patienter med kendt kronisk lungesygdom sammenlignet med dem uden. Der skelnes i de foreliggende undersøgelser ikke mellem astma og kronisk obstruktiv lungesygdom, og der er ingen evidens vedr. betydningen af, om den kroniske lungesygdom er velbehandlet eller ej. Zhao fandt association mellem kronisk lunge-sygdom og COVID-19-relateret død (korrigeret OR 5,32; 95% CI 2,61-10,85) [12]. I kontrast hertil fandt en opgørelse, at diagnosen astma var underrepræsenteret blandt patienter med COVID-19 [23]. Det synes biologisk plausibelt, at kronisk lungesygdom, der sænker organets residualkapacitet, kan øge risiko for organsvigt ved COVID-19.
Supplerende faglig rådgivning: Da COVID-19 i svære tilfælde kan udvikle sig til en lungesygdom, er patienter med lungelidelser med nedsat lungefunktion af en vis sværhedsgrad generelt i højere risiko for øget sygelighed og dødelighed. Patienter med sjældne kroniske lungesygdomme, som har en øget risiko for infektioner og eksacerbationer, vil også have øget risiko ved COVID-19. Patienterne bør vurderes individuelt. Mange af risikogrupperne følges i speciallægeambulatorium på hospitaler, hvorfra individuel rådgivning kan gives.
Kræftsygdomme
Evidens: Et retrospektivt case studie fandt, at patienter, der havde mod-taget antitumorterapi (kemoterapi, stråle-behandling, targeteret terapi og/eller immunterapi) inden for de seneste 14 dage havde højere risiko for alvorligt sygdomsforløb af COVID-19 (korrigeret HR 4,079; 95% CI 1,086-15,322) [24]. Zhao fandt association mellem tilstedeværelse af tumor og COVID-19-relateret død (korrigeret OR 3,21; 95% CI 1,42-7,24) [12]. Det synes biologisk plausibelt, at kræftsygdomme grundet reduceret lymfocytfunktion kan give øget risiko ved COVID-19.
Supplerende faglig rådgivning: Der er beskrevet øget risiko for alvorligt sygdomsforløb af COVID-19 hos kræft-patienter i de til dato publicerede opgørelser, men data er sparsomme.
Nyresygdomme
Evidens: Petrilli fandt øget risiko for behov for indlæggelse med COVID-19 blandt patienter med kronisk nyresygdom (korrigeret OR 3,07; 95% CI 1,78-5,52) [11]. Zhao fandt association mellem kronisk nyresygdom og COVID-19-relateret død (korrigeret OR 6,02; 95% CI 2,19-16,51) [12]. Det synes biologisk plausibelt, at nyresygdom dels via reduceret lymfocytfunktion og dels via øget risiko for hjertekarsygdom er en risikofaktor ved COVID-19.
Supplerende faglig rådgivning: Risikoen for alvorlig COVID-19 sygdom ved kronisk nyresygdom er aktuelt uafklaret. Blandt patienter med kronisk nyresygdom er der mange ældre med anden komorbiditet, fx diabetes og kardio-vaskulær sygdom. Det kan medvirke til et mere alvorligt COVID-19 forløb. Dialys-epatienter har nedsat immunforsvar som følge af uræmi, og patienter i hæmodialyse kan udgøre en særskilt problemstilling – dog primært betinget af hyppigt fremmøde på hospital, afhængighed af transport til og fra hospital og ophold på hospital over timer, som kan medføre øget risiko for at blive smittet.
Diabetes
Evidens: Risikoen for alvorligt for-løbende COVID-19 infektion synes øget blandt patienter med diabetes sammenlignet med dem uden diabetes. Der er ingen evidens vedr. betydningen af, om diabetes er velbehandlet eller ej. Petrilli fandt øget risiko for behov for indlæggelse med COVID-19 blandt patienter med diabetes (korrigeret OR 2,81; 95% CI 2,12-3,72) [11]. Zhao fandt association mellem diabetes og COVID-19-relateret død (korrigeret OR 2,49; 95% CI 1,82-3,4) [12]. Yang fandt en ikke statistisk signifikant øget forekomst af diabetes hos patienter med COVID-19 med alvorligt forløb (ukorrigeret OR 2,07; 95% CI 0,89-4,82) [20]. Li fandt en ikke statistisk signifikant øget risiko for behov for behandling på intensiv afdeling for COVID-19 patienter med diabetes (ukorrigeret RR 2,21 95% CI 0,88-5,57) [21]. Et University of Oxford rapid review fandt det uklart, i hvilket omfang diabetes har en selvstændig betydning for forløbet ved COVID-19, og om den øgede risiko evt. kan forklares af patienternes alder og anden komorbiditet [25]. Det synes biologisk plausibelt, at diabetes fx via øget risiko for hjertekarsygdom udgør en risikofaktor ved COVID-19.
Supplerende faglig rådgivning: Personer med velreguleret diabetes uden væsentlige følgesygdomme er ikke i særlig risiko for sygelighed eller potentiel dødelighed ved COVID-19. En del patienter med diabetes har også iskæmisk hjertesygdom og hjerte-svigt, som i sig selv kan være forbundet med øget risiko afhængig af sværhedsgraden af disse tilstande, svær overvægt med BMI > 30 kg/m2 eller diabetisk nyresygdom. Også for diabetespatienter er nødvendigheden af en individuel vurdering afgørende, herunder ikke mindst vurderingen af komorbiditet. Det er således vanskeligt alene at bekrive en øget risiko ud fra værdien af HbA1c, men en rettesnor kan være HbA1c > 70 mmol/mol.
Mavetarm- eller leversygdomme
Evidens: Der er ikke fundet specifik evidens vedr. betydningen af mavetarm- eller leversygdomme. I en expert opinion vurderes, at patienter med inflammatorisk tarmsygdom (IBD) er i potentiel øget risiko ved COVID-19, hvis de har aktiv sygdom kompliceret af dårlig ernæring, anden komorbiditet, er gravide eller ældre, er afhængige af hyppigt fremmøde på hospital eller modtager behandling med immundæmpende lægemidler [26]. En narrativ oversigt gentager dette men refererer også international konsensus om, at patienter med IBD generelt ikke synes at være i forøget risiko ved COVID-19 [27]. Patienter med viral hepatitis B og/eller C uden komplikationer vurderes i en gennemgang ikke mere modtagelige for infektion med COVID-19, og synes heller ikke at være i risiko for et mere alvorligt sygdomsforløb. Patienter med fedtlever vurderes heller ikke at være i særlig risiko for alvorligt forløb med COVID-19, men der kan dog være anden komorbiditet, der i sig selv medfører en øget risiko (diabetes, overvægt) [28].
Supplerende faglig rådgivning: Patienter med IBD eller andre autoimmune tilstande fra mavetarmkanalen, der er i ro, og som er behandlet med maksimalt 2 immunmodulerende/-dæmpende behandlinger, vurderes ikke at være i øget risiko for alvorligt forløb med COVID-19.
Neurologiske sygdomme
Evidens: En narrativ gennemgang anfører, at flertallet af patienter med neuromuskulær sygdom ikke forventes at være i markant forøget risiko for COVID-19. Endelig risikovurdering beror dog på den specifikke sygdom. Patienter med motorneuronsygdom fremhæves bl.a. som havende moderat til høj risiko ved COVID-19 [29]. En narrativ oversigts-artikel finder ingen evidens for, at patienter med Parkinsons sygdom er i øget risiko for et alvorligt forløb af COVID-19 [30]. En del evidens støtter, at patienter med COVID-19 er i øget risiko for tromboser. Dansk Selskab for Trombose og Hæmostase har udgivet en retningslinje om forebyggelse og behandling af trombose og blødning hos COVID-19 patienter [31]. Det synes biologisk plausibelt, at patienter med hjerte-karsygdom kunne være i øget risiko for tromboser – se også afsnit om hjerte-karsygdom.
Supplerende faglig rådgivning: Omkring 1/3 patienter med apopleksi har dysfagi, og en del af dem har nedsat hostekraft. Personer med senfølger efter en alvorlig blodprop/hjerneblødning i form af nedsat hostekraft, synkebesvær og talebesvær er generelt i øget risiko for alvorligt forløb af luftvejsinfektion. Det forventes også ved COVID-19. Personer med kognitiv svækkelse, herunder patienter med demenssygdom, kan have svært ved at forstå, huske og/eller efterleve anbefalinger om hygiejne og adfærd, hvorfor disse personer er i øget risiko for smitte. De faglige miljøer angiver, at kognitiv svækkelse jf. deres erfaring i sig selv kan være forbundet med alvorligt sygdomsforløb af COVID-19. Personer med neurodegenerative sygdomme, hvor muskelkraften er påvirket, vil kunne have påvirket hostekraft. Der ses også sværere sygdom ved andre nedre luftvejsinfektioner hos disse personer.
Reumatologiske sygdomme
Evidens: Der er kun fundet spinkel evidens vedr. betydningen af reumatologisk sygdom ved COVID-19. Der er dog etableret et internationalt register (COVID-19 Global Rheumatology Alliance), der indsamler data om patienter med reumatologiske sygdomme og COVID-19-specifikke følger. Pr. 16. april 2020 sås i alt 6 dødsfald ud af 110 patienter med reumatologisk sygdom og COVID-19 (5%). Man forventer, at registeret vil generere data, der kan kvalificere risikovurderingen af patienter med reumatologiske sygdomme ved COVID-19 [32].
Supplerende faglig rådgivning: Visse gigt- og bindevævslidelser kan påvirke lungerne direkte eller kan påvirke muskulaturen, så vejrtrækningen besværes som følge af dette.
Børn med kroniske sygdomme
Evidens: Der er ikke fundet evidens vedr. betydningen af kronisk sygdom hos børn ved COVID-19. Ludvigsson fandt i et systematisk review af 45 studier, at ca. 1%-5% af de diagnosticerede med COVID-19 var børn. Børn synes dog at have et mildere forløb og bedre -prognose end voksne [33]. Dansk Pædiatrisk Selskab har udarbejdet en oversigt over kroniske sygdomme hos børn, der anses for at bringe dem i øget risiko ved med COVID-19 [34].
Supplerende faglig rådgivning: Børn, inkl. børn med kronisk sygdom, smittes ikke så nemt som voksne og har et mildere og kortere sygdomsforløb. Visse børn med kronisk sygdom eller særlige tilstande betragtes dog som værende i øget risiko. Det er typisk børn, der under omstændigheder uden epidemi med COVID-19 har særlige foranstaltninger, fx særlige forhold ved skolegang eller pasning i dagtilbud. De følges sædvanligt i specialambulatorium på hospital, hvorfra individuel rådgivning kan gives.
Personer uden fast bopæl
Evidens: Mange hjemløse har somatiske sygdomme, der kan placere dem i øget risiko ved COVID-19. Derudover kan hjemløses mobilitet være med til både at eksponere dem for og at udbrede smitte [35]. Anbefalinger om karantæne/isolation samt smitteforebyggende adfærd kan derudover være vanskelige at følge for personer uden fast bopæl [36].
Supplerende faglig rådgivning: Personer uden fast bopæl, der har lav boligstandard og ringe adgang til hygiejnefaciliteter, er i øget risiko for smitte med COVID-19. De overnatter typisk tæt sammen og ofte i samme rum, fx opholdsrum, hvis ikke på gaden hvor hygiejnestandarden er lav. Det kan derfor være svært at holde den fornødne fysiske afstand og følge hygiejneanbefalinger. Personer, der lever tæt sammen på fx lukkede institutioner på socialområdet, på flygtninge- og udrejsecentre mv. vil også være i øget risiko for at blive udsat for smitte. Den øgede risiko for et alvorligt sygdomsforløb for personer uden fast bopæl vil afhænge af eventuel komorbiditet. Disse personer har oftere komorbiditet end baggrundsbefolkningen. Især infektionssygdomme som hepatitis, tuberkulose og lungebetændelse samt KOL mv. forekommer langt hyppigere og kan bidrage til øget risiko ved COVID-19.
Særlige grupper
Gravide
Evidens: Graviditet medfører immunhæmning [37]. Det er aktuelt ikke vist, at gravide skulle have øget risiko for smitte eller alvorligt sygdomsforløb af COVID-19. Der er ej heller påvist øget risiko for abort eller sygdom hos det ufødte barn [38]. Dog er COVID-19 så ny, at erfaring fra maternel eksponering i 1. trimester mangler. Ludvigsson fandt dokumentation for COVID-19 smitte af nyfødte, men ikke for intrauterin smitte fra mor til barn [33]. Et studie af ni gravide med COVID-19 fandt heller ikke evidens for intrauterin smitte [39]. Et studie af 31 gravide med COVID-19 fremhævede, at gravide kan have øget risiko for respiratoriske komplikationer [40]. Enkelte studier har fundet, at nogle gravide indlagt med COVID-19 i 3. trimester er blevet forløst ved kejsersnit før tid, og barnet er dermed blevet født for tidligt med de dertil hørende risici. Det vides ikke, om disse gravide havde anden komorbiditet, hvordan graviditeten var forløbet indtil smitte med COVID-19, eller hvorfor man foretog kejsersnit [38]. En kinesisk opgørelse af 9 spædbørn i alderen 1-11 måneder indlagt med laboratoriepåvist COVID-19 fandt, at ingen af børnene havde behov for intensiv behandling [41]. En anden kinesisk opgørelse af 33 nyfødte født af mødre med COVID-19 fandt tre børn, der blev testet positive for COVID-19. De to var fuldbårne og havde dyspnø og tegn på pneumoni. Det tredje barn blev født i uge 31+2 og havde et kompliceret forløb. Alle tre børn over-levede [42]. Det synes biologisk plausibelt, at gravide pga. immunhæmning er i øget risiko ved COVID-19.
Supplerende faglig rådgivning: Gravide er generelt mere modtagelige for infektioner uanset tidspunkt i graviditeten, men det er aktuelt ikke påvist, at gravide skulle have særlig smitt-erisiko eller være i øget risiko for et alvorligt forløb af COVID-19 eller have øget dødelighed. Dette er heller ikke påvist for det ufødte barn. Det kan ikke udelukkes, at syge nyfødte og for tidligt fødte børn med behov for respirationsstøtte eller intensiv behandling er i særlig risiko for smitte og alvorligt forløb af COVID-19. I Danmark er der ikke påvist øget sygelighed eller dødelighed blandt gravide med COVID-19, ligesom der ikke er forløst børn præmaturt pga. COVID-19 eller påvist smitte hos det fødte barn. Datamaterialet er dog fortsat lille.
Sundhedsstyrelsens anbefalinger til personer med øget risiko ved COVID-19
Personer med øget risiko ved COVID-19 bør overordnet følge de forholdsregler for infektion, som de plejer, evt. efter råd fra egen læge. Det betyder, at hvis man før COVID-19 fx kunne tage på arbejde og passe børnebørn, kan man det i vidt omfang også nu, hvis man følger særlige forholdsregler. Få personer i øget risiko vil, efter en individuel lægelig vurdering, skulle tage mere vidtrækkende forholdsregler, fx isolere sig hjemme. Hvis man før COVID-19 epidemien fulgte særlige forholdsregler efter råd fra sin læge, fx ved særlige tilstande med nedsat immunforsvar eller ved sygdomme som fx cystisk fibrose, skal man fortsat følge lægens råd. Ved vurderingen er det centralt at erindre, at stigende alder er forbundet med gradvis øget risiko for et alvorligt sygdomsforløb med COVID-19, og denne gradvise øgede risiko accelereres ved samtidig komorbiditet. Patienter i en given risik-o-gruppe kan altså ikke opfattes som værende homogene med ensartet øget risiko. En konkret afvejning af fordele ved smittereducerende tiltag i forhold til ulemper ved fx begrænset social kontakt ved kort restlevetid bør også finde sted. De særlige forholdsregler, som Sundhedsstyrelsen anbefaler i forhold til personer med øget risiko ved COVID-19, fremgår af Tabel 2.
Det er Sundhedsstyrelsens vurdering, at erhvervsaktive personer i øget risiko i udgangspunktet ikke behøver at blive omplaceret i deres arbejde eller at arbejde hjemmefra, selvom de dagligt har kontakt med mange mennesker. De skal dog ikke udsættes for oplagt smitterisiko. Det vil sige, at de ikke skal have kontakt med patienter eller borgere, der er mistænkt for at have eller har COVID-19. I de tilfælde skal personer i risiko flyttes til anden opgave eller funktion, hvor der ikke er denne smitterisiko.
Ud fra et udvidet forsigtighedsprincip med fokus på det ufødte barn skal -gravide medarbejdere i sundheds-, social- og ældresektoren, samt gravide med-arbejdere i dagtilbud 0-6 år, fra graviditets-uge 28 have hjemme-arbejds-plads uden udgående funktioner. Såfremt hjemmearbejde ikke er muligt i den funktion, som den gravide medarbejder varetager, skal den gravide medarbejder fraværsmeldes [2].
Der vil være få personer i øget risiko, som efter en konkret individuel lægelig vurdering slet ikke bør møde på arbejde. I vurderingen skal det bl.a. inddrages, hvilke muligheder der er for omplacering til arbejdsforhold, hvor afstand og hygiejne kan sikres, samt den enkeltes egen trygheds- og risikovurdering ved den vanlige arbejdsopgave/-funktion. Det er Sundhedsstyrelsen vurdering, at langt de fleste personer i øget risiko kan deltage i sociale sammenhænge inkl. arbejdssituationer, hvis der tages hensyn til de særlige forholdsregler, herunder skærpet hygiejne og afstand [1].
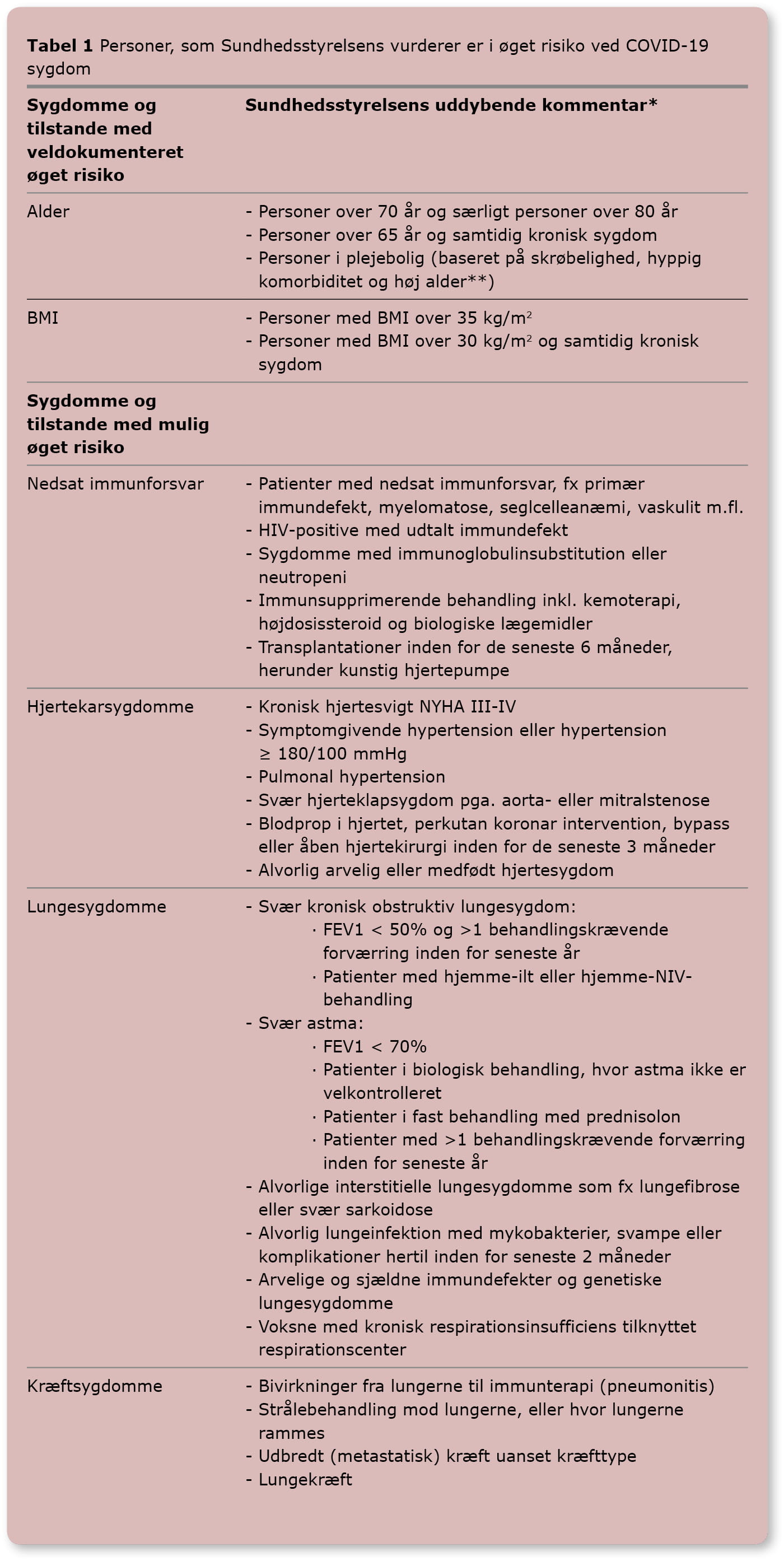
Tabel 1
Tabel 1 Personer som Sundhedsstyrelsen vurderer er i øget risiko ved COVID-19 sygdom
✱ Ej udtømmende, se Sundhedsstyrelsens baggrundsnotat for yderligere uddybning [1]
✱✱ Vær opmærksom på, at fysiologisk alder skal medtages i risikovurderingen (skrøbelighed, dagligt funktionsniveau mv.)
✱✱✱ Dansk Pædiatrisk Selskab. Skolestart og risikobørn i henhold til Covid-19. http://www.paediatri.dk/nyheder/skolestart-og-risikoborn [34].
| Sygdomme og tilstande med veldokumentereret øget risiko | Sundhedsstyrelsens uddybende kommentar✱ |
| Alder |
|
| BMI |
|
| Sygdomme og tilstande med mulig øget risiko | Sundhedsstyrelsens uddybende kommentar✱ |
| Nedsat immunforsvar |
|
| Hjertekarsygdomme |
|
| Lungesygdomme |
|
| Kræftsygdomme |
|
| Nyresygdomme |
|
| Diabetes |
|
| Mavetarm- eller leversygdomme |
|
| Neurologiske sygdomme |
|
| Reumatologiske sygdomme |
|
| Børn med kronisk sygdom |
|
| Personer uden fast bopæl |
|
| Sygdomme og tilstande med mulig øget risiko | Sundhedsstyrelsens uddybende kommentar✱ |
| Gravide |
|
Tabel 1 vist som billedfil:
Tabel 2
|
Tabel 2 Særlige forholdsregler for personer med øget risiko ved COVID-19 sygdom |
Forebyg kontaktsmitte – sørg for ekstra god hygiejne
|
Forebyg dråbesmitte – hold afstand
|
Begræns situationer, hvor du udsættes for smitte
|
| ✱Uddybes yderligere i Sundhedsstyrelsens notat om Håndtering af COVID-19 – Anbefalinger til personer i øget risiko [2]. |
Tabel 2 vist som billedfil:
1) Center for Evidens, Uddannelse og Beredskab, Sundhedsstyrelsen
2) Infektionsmedicinsk Klinik, Center for -Hjerte-, Kar-, Lunge- og Infektionssygdomme, Rigshospitalet
3) Geriatrisk Afdeling, Odense Universitetshospital
Referencer
- Sundhedsstyrelsen. Personer med øget risiko ved COVID-19. Baggrundsnotat. 4. maj 2020. https://www.sst.dk/da/Udgivelser/2020/Personer-med-oeget-risiko-ved-COVID-19
- Sundhedsstyrelsen. Håndtering af COVID-19 – Anbefalinger til personer i øget risiko. 4. maj 2020. https://www.sst.dk/da/Udgivelser/2020/Haandtering-af-COVID-19-Anbefalinger-til-personer-i-oeget-risiko
- Cochrane COVID Rapid Reviews. Citeret 1. maj 2020. https://covid-rapidreviews.cochrane.org/question/57
- Lighter J et al. Obesity in patients younger than 60 years is a risk factor for Covid-19 hospital admission. Clin Infec Dis. 9 April 2020. https://academic.oup.com/cid/article/doi/10.1093/cid/ciaa415/5818333
- Nørredam M et al. Kronisk syge og udsatte gruppers situation under COVID-19-pandemien. Ugeskr Læger 2020;182:V205022. https://ugeskriftet.dk/videnskab/kronisk-syge-og-udsatte-gruppers- situation-under-covid-19-pandemien?time=1587994693&utm_campaign=&utm_medium=Ugentlig&utm_source=Newsletter
- Guan WJ et al. Comorbidity and its impact on 1590 patients with Covid-19 in China: a nationwide analysis. Eur Respir J 26. Mar 2020. pii:2000547. https://erj.ersjournals.com/content/erj/early/2020/03/17/13993003.00547-2020.full.pdf
- CDC COVID-19 Response Team Preliminary estimates of the prevalence of selected underlying health conditions among patients with Coronavirus Disease 2019 – Unites States, February 12-March 28, 2020. MMWR Morb Mortal Wkly Rep 2020;69:382-6. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7119513/pdf/mm6913e2.pdf
- Brurberg K et al. COVID-19: The relationship between age, comorbidity and disease severity – a rapid review. [COVID-19: Sammenheng mellom alder, komorbiditet og sykdomsalvorlighed – en hurtigoversikt. Hurtigoversikt 2020.] Oslo: Norwegian Institute of Public Health, 2020. https://www.fhi.no/globalassets/dokumenterfiler/rapporter/2020/covid-19-the-relationship-between-age-comorbidity-and-disease-severity-report-2020.pdf
- Centers for Disease Control and Prevention. Coronavirus Disease 2019 (COVID-19). People who are at higher risk for severe illness. Citeret 5. maj 2020. https://www.cdc.gov/coronavirus/2019-ncov/need-extra-precautions/people-at-higher-risk.html
- The OpenSAFELY Collaborative. OpenSAFELY: factors associated with COVID-19-related hospital death in the linked electronic health records of 17 million adult NHS patients. MedRxiv BMJ Yale. May 7, 2020. PrePrint. https://www.medrxiv.org/content/10.1101/2020.05.06.20092999v1.full.pdf
- Petrilli CM et al. Factors associated with hospitalization and critical illness among 4,103 patients with COVID-19 disease in New York City. medRxiv BMJ Yale Prepront. April 11, 2020. https://www.medrxiv.org/content/10.1101/2020.04.08.20057794v1
- Zhao X et al. Incidence, clinical characteristics and prognostic factor of patients with COVID-19: a systematic review and meta-analysis. medRxiv BMJ Yale Preprint. March 20 2020. https://www.medrxiv.org/content/10.1101/2020.03.17.20037572v1
- Sundhedsstyrelsen. Tal og overvågning af COVID-19. https://www.sst.dk/da/corona/tal-og-overvaagning
- Sasaki S et al. Limited efficacy of inactivated influenza vaccine in elderly individuals is associated with decreased production of vaccine-specific antibodies. J Clin Invest 2011;121(8):3109-19. https://www.jci.org/articles/view/57834
- Sattar N et al. Obesity a risk factor for severe COVID-19 infection: multiple potential mechanism. Circulation 2020. doi: 10.1161. https://www.ahajournals.org/doi/pdf/10.1161/CIRCULATIONAHA.120.047659
- Kalin A. Should people with chronic respiratory health problems stop taking long term oral immunosuppressants? Centre for Evidence-Based Medicine, University of Oxford. March 30 2020. https://www.cebm.net/covid-19/should-people-with-chronic-respiratory-health-problems-stop-taking-long-term-oral-immunosuppressants/
- D’Antiga L. Coronaviruses and immunosuppressed patients. The facts during the third epidemic. Liver Transpl 2020 Mar 20. Doi: 10.1002/It.25756. https://aasldpubs.onlinelibrary.wiley.com/doi/pdf/10.1002/lt.25756
- Salonen J et al. Lethal infections in patients with hematological malignancies. Eur J Hematol 1993 Aug;51(2):102-8. https://onlinelibrary.wiley.com/doi/abs/10.1111/j.1600-0609.1993.tb01601.x
- Habermann R et al. Covid-19 in immune-mediated inflammatory diseases – case series from New York. NEJM 2020, 29 April. Letter to the Editor. Doi:10.1056/NEJMc2009567. https://www.nejm.org/doi/full/10.1056/NEJMc2009567?query=featured_coronavirus
- Yang J et al. Prevalence of comorbidities in the novel Wuhan coronavirus (COVID-19) infection: a systematic review and meta-analysis. Int J Infect Dis 2020 Mar 12. S1201-9712(20)30136-3. doi: 10.1016/ijid.2020.03.017. https://www.ncbi.nlm.nih.gov/pubmed/32173574
- Li B et al. Prevalence and impact of cardiovascular metabolic diseases on COVID-19 in China. Clin Res Cardiol. 2020 Mar 11: 1-8. doi: 10.1007/s00392-020-01626-9. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7087935/
- Jarcho JA et al. Inhibitors of the renin-angiotensin-aldosterone system and Covid.19. NEJM 2020, 1 May, doi:10.1056/NEJMe2012924. https://www.nejm.org/doi/full/10.1056/NEJMe2012924?query=featured_coronavirus
- Halpin DMG et al. Do chronic respiratory diseases or their treatment affect the risk of SARS-CoV-2 infection? Lancet Respir Med 3. apr 2020. pii:S2213-2600(20)30167-3. https://www.thelancet.com/action/showPdf?pii=S2213-2600%2820% 2930167-3
- Zhang L et al. Clinical characteristics of COVID-19-infected patients: a retrospective case study in three hospitals within Wuhan, China. Ann Onc 2020, 26 March. In print. https://reader.elsevier.com/reader/sd/pii/S0923753420363833?token= 50601F86B32 A9DDB37AF5B2C 43E3621BD63134770044EF19D9CC 4E80C966F2B62ADB8E3EC592 B457238 631FEF9C29011
- Hartmann-Boyce J et al. Diabetes and risks from COVID-19. University of Oxford April 8 2020. https://www.cebm.net/covid-19/diabetes-and-risks-from-covid-19/
- Mao R et al. Implications of COVID-19 for patients with pre-existing digestive diseases. Lancet Gastroenterology & Hepatology 2020. Vol 5 (5), 426-28. https://www.thelancet.com/action/showPdf? pii=S2468-1253%2820%2930076-5
- Queiroz NSF et al. Management of inflammatory bowel disease patients in the COVID-19 pandemic era: a Brazilian tertiary referral center guidance. Clinics (Sao Paulo) 2020 Apr 17. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7153358/pdf/cln-75-1909.pdf
- Boettler T et al. Care of patients with liver disease during the COVID-19 pandemic: EASL-ESCMID position paper. JHEP Reports 2020, vol 2 (3), doi: 100113. https://reader.elsevier.com/reader/sd/pii/ S2589555920300471?token= 6E875E1B0C0F9281C0FA60383 D3B5A0D4814CB9B0DDE49D8212 ED6A32D364AABAA47 D30F07CCB4D1C3BE6FAFD6E0CADC
- Guidon AC et al. COVID-19 and neuromuscular disorders. Neurology 2020, April 13. https://n.neurology.org/content/neurology/early/2020/04/13/WNL.0000000000009566.full.pdf
- Papa SM et al. Impact of the COVID-19 pandemic on Parkinson’s Disease and movement disorders. Mov Dis 2020, 1 April. https://onlinelibrary.wiley.com/doi/pdfdirect/10.1002/mds.28067
- Dansk Selskab for Trombose og Hæmostase. Forebyggelse og behandling af trombose og blødning hos COVID-19 patienter. April 2020. https://dsth.dk/pdf/COVID-19-retningslinje-web.pdf
- Gianfrancesco MA et al. Rheumatic disease and COVID-19: initial data from the COVID-19 Global Rheumatology Alliance provider registries. Lancet Rheumatology 2020, April 16. https://www.thelancet.com/action/showPdf?pii= S2665-9913%2820%2930095-3
- Ludvigsson JF. Systematic review of COVID-19 in children shows milder cases and a better prognosis than adults. Acta Pæd 2020, 23. March. https://onlinelibrary.wiley.com/doi/epdf/10.1111/apa.15270
- Dansk Pædiatrisk Selskab. Skolestart og risikobørn i henhold til Covid-19. http://www.paediatri.dk/nyheder/skolestart-og-risikoborn
- Tsai J et al. COVID-19: a potential public health problem for homeless populations. Lancet 2020, March 11. https://www.thelancet.com/action/ showPdf?pii=S2468-2667%2820 %2930053-0
- Wood L et al. COVID-19 precautions – easier said than done when patients are homeless. Med J Aust 2020, 16 March. https://www.mja.com.au/system/files/2020-03/Pre-Print%2016%20March%202020%20Wood%2mja 20.00272%20-%20pre-print%20only_0.pdf
- Jamieson DJ et al. Emerg Infect Dis 2006. Nov 12(11): 1638-43. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3372330/
- Royal College of Obstetricians & Gynaecologists. Coronavirus (COVID-19) Infection in Pregnancy. 2020 17 April, version 8. https://www.rcog.org.uk/globalassets/documents/guidelines/2020-04-17-coronavirus-covid-19-infection-in-pregnancy.pdf
- Chen H et al. Clinical characteristics and intrauterine vertical transmission potential of COVID-19 infection in nine pregnant women: a retrospective review of medical records. Lancet 2020, 395(10266): 809-815. https://www.sciencedirect.com/science/article/pii/S0140673620303603
- Karimi-Zarchi M et al. Vertical transmission of coronavirus disease 19 (COVID-19) from infected pregnant mothers to neonates: A review. Fetal Ped Pathol 2020, 20 March. https://www.tandfonline.com/ doi/pdf/10.1080/15513815.2020.1747120? needAccess=true
- Wei M et al. Novel coronavirus infection in hospitalized infants under 1 year of age in China. JAMA 2020;323(13):1313-1314. https://jamanetwork.com/journals/jama/fullarticle/2761659?guestAccessKey=ffd09855-3c19-41b5-9ba7-714e2518928b&utm_source=silverchair&utm_medium=email&utm_campaign=article_alert-jama&utm_content=etoc&utm_term=040720
- Zeng L et al. Neonatal early-onset infection with SARS-CoV-2 in 33 neonates born to mothers with COVID-19 in Wuhan, China. JAMA Pediatr 2020. Mar 26. doi:10.1011. https://jamanetwork.com/journals/jamapediatrics/fullarticle/2763787?guestAccessKey=a0c06290-a39e-4c3f-aae8-b3dee269e844&utm_source=silverchair&utm_ medium=email&utm_campaign=article_alert-jamapediatrics&utm_content=olf&utm_term=032620