Urinvejsinfektioner hos ældre
Rationel farmakoterapi nr. 10, 2016
Se desuden artiklen Urinvejsinfektion hos ældre, Månedsbladet 2011 nr. 1
Af Anne Holm, Gloria Cordoba og Ute Wolff Sönksen
Center for forskning og uddannelse i almen medicin, Københavns Universitet
Referenceafsnit for antibiotika, resistens og stafylokokker, Statens Serum Institut
Afgrænsning og definitioner
Urinvejsinfektion (UVI) er en hyppig lidelse blandt ældre. 10 % af kvinder over 65 år oplyser, at de har haft symptomer på en UVI indenfor det seneste år [1], og UVI er blandt de hyppigste infektiøse årsager til indlæggelse blandt ældre. De fleste studier, der beskæftiger sig med UVI hos ældre, er udført blandt plejehjemsbeboere, hvoraf mange er immobile, har urinvejskateter eller andre komplicerende faktorer, hvorfor man tidligere betragtede alle ældre > 65 år med UVI som komplicerede tilfælde. Der er dog kun begrænset evidens for, at alder i sig selv øger risikoen for komplikationer, medmindre der er komorbiditet. En nyere definition skelner derfor mellem ukompliceret UVI hos ældre kvinder med normal nyrefunktion og blæretømning, og kompliceret UVI hos ældre mænd samt hos begge køn ved tilstedeværelse af komorbiditet [2], brug af permanent urinvejskateter samt recidiverende UVI [3], se faktaboks. Denne definition vil også blive brugt i denne gennemgang.
Recidiverende UVI defineres som tre eller flere tilfælde af UVI inden for de seneste 12 måneder eller to tilfælde af UVI inden for de seneste 6 måneder [4]. Recidiverende UVI er en klinisk udfordring både på grund af generne for den enkelte patient og den øgede risiko for resistens på grund af gentagne behandlinger. Kvinder har øget risiko for recidiverende UVI postmenopausalt, ligesom diabetes, inkontinens, tidligere UVI, seksuel aktivitet, urinretention og cystocele er risikofaktorer hos ældre kvinder [5], [6]. Urinvejsinfektion hos mænd forekommer sjældnere end hos kvinder og er ofte forbundet med urologisk patologi som for eksempel prostatahypertrofi og de hermed forbundne urologiske indgreb, såsom transrektal prostatabiopsi [7].
Asymptomatisk bakteriuri hos ældre
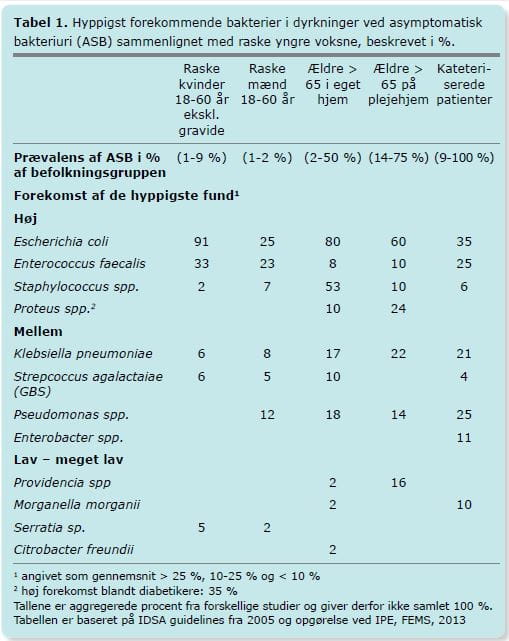
Asymptomatisk bakteriuri (ASB) forekommer hyppigt hos ældre, især hos plejehjemsbeboere og patienter med komorbiditet [8]. Tabel 1 viser prævalensen af bakteriuri hos forskellige alders- og befolkningsgrupper og forekomst af forskellige bakteriespecies hos disse.
Ved definition af ASB skelnes der ofte mellem mænd og kvinder, da kvinder har en højere forekomst af bakterier i urinen. For kvinder defineres ASB som dyrkning af samme bakterie i to prøver fra midtstråle-urin, taget uafhængigt af hinanden, med vækst af > 105 CFU/ml i monokultur fra en patient, der ikke har typiske symptomer på UVI. For mænd gælder samme definition, dog behøver der kun at have været betydende vækst af den samme bakterie i én urindyrkning. For urin taget ved suprapubisk punktur gælder tilstedeværelse af en bakterie i monokultur i ≥102 CFU/ml [9].
Risikofaktorer for at have ASB omfatter udover kønnet, institutionalisering, blærekateter, stigende alder, neurologiske funktionstab og immobilitet samt diabetes. En del nyere studier beskæftiger sig med årsager til ASB, herunder lokale faktorer (fx alders- og hormonbetingede ændringer af slimhinden), immunstatus hos patienten samt mulige patogene faktorer i de pågældende bakterier [10], [11], [12].
ASB bør ikke behandles med antibiotika hverken hos raske ældre eller ældre kateterbærere m.m. Studier har vist, at behandling af ASB ikke reducerer sygelighed eller risikoen for recidiv af infektion, dog ses længerevarende reduktion i mængden af bakterier i urinen [13], [14], [15].
Sammedagsdiagnostik med urinstiks og urinmikroskopi
Sammedagsdiagnostik af ukompliceret UVI hos raske ældre følger samme retningslinjer som hos yngre og omfatter grundig anamnese, brug af urinstiks og i mange praksis brug af fasekontrastmikroskopi af urinen.
Typiske symptomer på UVI er smerter ved vandladning, hyppig vandladning og øget vandladningstrang samt makroskopisk hæmaturi. Ved sidstnævnte anbefales det at begynde antibiotisk behandling straks, og oftest vil der være behov for yderligere udredning [16], [17], [18]. Urinstiks har høj negativ prædiktiv værdi, mens en positiv nitrit hos ældre har en mellemhøj positiv prædiktiv værdi og støtter mistanken om UVI [19], [20]. Mikroskopi kan bruges til at påvise tilstedeværelse af bakterier i urinen, herunder give et muligt skøn om bakteriearten, og kan således bidrage til at be- eller afkræfte mistanken om UVI, men der er dog begrænset litteratur om præcision af mikroskopi. Ved kompliceret UVI, herunder recidiverende UVI, anbefales det altid at supplere med en resistensbestemmelse, hvis urinstiks eller mikroskopi tyder på bakteriuri [21].
Urindyrkning i praksis og på mikrobiologisk afdeling
Danmark adskiller sig fra de fleste andre lande i verden ved, at der udføres urindyrkning i almen praksis, hvilket giver mulighed for hurtigt at kunne målrette den antibiotiske behandling til bakteriearten og resistensmønsteret.
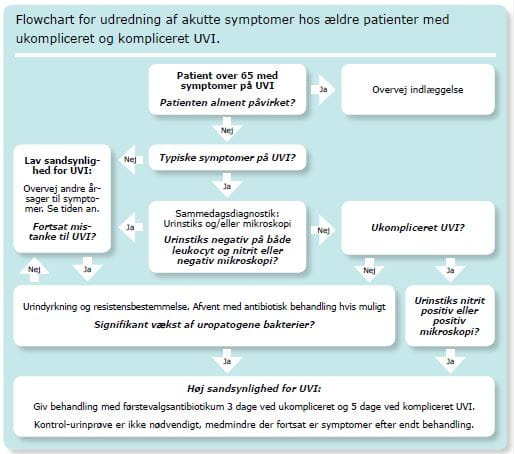
Urindyrkning udført i almen praksis er sammen med symptomatologien som regel tilstrækkeligt til at bekræfte eller udelukke UVI [22]. Hvis patienten har kompliceret UVI, bør der suppleres med resistensbestemmelse [23]. Hvis patientens symptomer og risiko for komplikationer tillader det, afventes med behandling, indtil svar på dyrkning og resistensbestemmelse foreligger. Ved negativ dyrkning, men fortsat typiske symptomer bør prøven gentages. Se flowchart for udredning af akutte symptomer hos ældre patienter med ukompliceret og kompliceret UVI.
Positive dyrkningsresultater er afhængige af væksten af bakterier med få vækstkrav. Ved symptomer trods negativ dyrkning kan dette skyldes forekomst af bakterier med særlige vækst- eller iltkrav, og det anbefales her, at urindyrkningen sendes til et klinisk mikrobiologisk laboratorium. Det samme gælder for patienter med meget komplicerede problemstillinger og særlige resistensmekanismer.
Bemærk ved forsendelser, at der er borsyre i glasset for at stabilisere bakterietallet. Ved for lidt urin kan borsyrekoncentrationen blive for høj, ligesom resultatet kan påvirkes af borsyre-følsomme bakterier [24].
Særlige udfordringer ved diagnostik
Ældre immobile kan have vanskeligheder med at levere en midtstråleurin, hvilket kræver grundig instruktion og eventuel hjælp ved prøvetagning. Der kan om nødvendigt foretages engangskateterisation. I et mindre studie på 52 ældre inkontinente patienter foretog man dyrkning fra højst tre timer gamle bleer med tilfredsstillende dyrkningsresultater, dette kræver dog en betydelig indsats omkring rene procedurer og medfører meget høj risiko for kontaminering, hvorfor det grundlæggende må frarådes [25].
Ældre med demens eller andre kognitive deficit, der umuliggør en anamnese, gør det vanskeligt at vurdere, om der er symptomer. Der er ingen evidens for, at antibiotika har effekt ved mere uspecifikke symptomer som øget forvirring eller nedsat appetit, men der foreligger kun få studier på området [26], [27].
Kateterbærere
Såvidt mulig anbefales brug af intermitterende kateterisation til ældre med besværet blæretømning [9], [28]. Kateterrelateret UVI er vanskelig at diagnosticere grundet høj forekomst af bakteriuri, men ofte fravær af symptomer [8], [10].
Det Amerikanske Selskab for Infektionsmedicin (IDSA) anbefaler følgende diagnosekriterier for kateterrelateret UVI:
a. vækst af > 103 CFU/ml i monokultur fra en patient, der har typiske symptomer på UVI såsom feber eller kulderyster uden andre identificerbare årsager, og
b. vækst af > 105 CFU/ml i monokultur fra en patient med ukarakteristiske symptomer såsom generel utilpashed, ændret mental tilstand, eventuel påvirket almen tilstand uden andre identificerbare årsager [28].
Såfremt det er muligt, anbefales det, at kateteret skiftes i forbindelse med kliniske symptomer på UVI, og at urinprøven tages som ren intermitterende kateterisation (RIK).
Behandling
Akut behandling
Antibiotisk behandling anbefales kun ved tydelig symptomatologi og tydelige tegn på bakteriuri. For alle andre anbefales det at afvente resultater af dyrkningen samt af eventuelle andre tiltag. Smertestillende behandling kan eventuelt tilbydes i ventetiden [29].
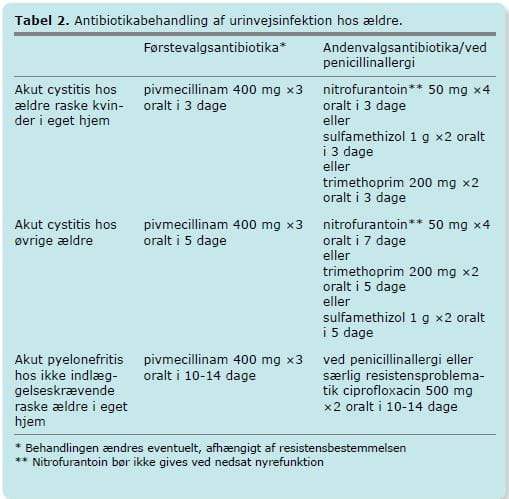
Standardanbefalinger for antibiotisk behandling fremgår af tabel 2 [30]. I Danmark er pivmecillinam valgt som anbefalet standardbehandling af UVI, både ukompliceret og kompliceret, baseret på kendt følsomhed for dette stof i E.coli samt i forventning om mindste risiko for resistensudvikling. Resistensforekomsten i E.coli fra urinvejsinfektioner indberettes årligt til Statens Serum Institut fra de klinisk mikrobiologiske afdelinger og omfatter både hospitalsuriner og uriner fra almen praksis, sidstnævnte udgør dog et selekteret materiale grundet den ovenfor omtalte store brug af urindyrkninger i egen praksis. Overvågningen af resistens foregår i DANMAP- regi og kan følges på årlig basis (www.danmap.org) [31]. Forekomsten af resistens i E.coli fra i øvrigt raske patienter vil oftest være lavere end den ved overvågningen observerede resistens [32].
Der foreligger kun få studier omhandlende behandlingsvarighed ved UVI. Et prospektivt multicenterstudie med i alt 844 patienter i alderen 18 til 60 år undersøgte henholdsvis 3 og 7 dages mecillinam mod placebo og fandt bedre subjektiv og symptomatisk bedring ved 7 dages behandling. Der var dog ingen statistisk betydende forskel på cure rate og bakteriuri ved 5-7 ugers opfølgning, og studiet brugte lavere doser, end vi anbefaler i Danmark [33].
Under ovennævnte forudsætning om, at raske ældre kvinder kan sidestilles med yngre, anbefales det derfor, at akut ukompliceret cystitis kan behandles med 3 dages pivmecillinam. Øvrige ældre kvinder og mænd med cystitis behandles i 5 dage og pyelonefritis i 10-14 dage.
Nitrofurantoin frarådes ofte til ældre grundet risikoen for lungefibrose ved nedsat nyrefunktion. Der foreligger fortsat ingen prospektive, randomiserede studier på området, men det amerikanske selskab for geriatri har i 2016 ændret dets rekommandationer omkring nitrofurantoin baseret primært på to nyere, retrospektive studier. Det anbefales således, at nitrofurantoin godt kan gives til raske ældre med bevaret nyrefunktion og creatininclearance > 30 ml/min [34].
Selv om ciprofloxacin tåles godt af de fleste, frarådes stoffet som første valg grundet den betydelige risiko for resistensudvikling, der er forbundet med brugen [35]. Ciprofloxacin står sammen med cefalosporiner på Sundhedsstyrelsens liste over antibiotika, der anbefales brugt udelukkende i situationer, hvor den mikrobiologiske diagnostik har vist, at andre midler ikke kan anvendes, samt hos patienter med påvist penicillinallergi og pyelonefritis [35], [36].
Recidiverende UVI
Antibiotisk behandling til forebyggelse af recidiverende UVI frarådes generelt. De fleste studier, der har undersøgt antibiotisk behandling af recidiverende UVI, fandt, at virkningen sjældent varede udover behandlingsperioden [37], [38]. Ved forebyggende behandling kan der udvikles resistens i patientens flora.
Det anbefales så vidt muligt at eliminere mulige fysiologiske og anatomiske årsager samt at overveje tilstedeværelse af bakterier, der ikke kan dyrkes frem ved standarddyrkning. Således anbefales urologisk og for kvinder eventuel gynækologisk udredning, mikrobiologisk dyrkning, eventuelt med brug af særlige medier [39].
Såfremt andre tiltag har været uden resultat, kan der i sjældne tilfælde forsøges med langtidsbehandling (3 til 6 måneder) med skift af stofgruppe hver 6. uge, fx pivmecil- linam 200 mg×3 dgl. i 6 uger, herefter trimethoprim 100 mg×1 i 6 uger, fulgt af nitrofurantoin 50 mg×1 i 6 uger. Der foreligger ingen evidens for, at denne behandling giver vedvarende symptomlindring jævnfør ovenstående. Anbefalingen om skift af præparater er baseret på en teoretisk forventning om, at resistensudvikling herved så vidt muligt undgås. Der er fortsat behov for prospektive studier, der kan belyse både symptomatisk og objektiv bedring af recidiverende UVI samt mulige bivirkninger forbundet hermed, herunder risiko for resistensudvikling.
Profylakse med alternativer til antibiotika
Der findes ingen god evidens for effekten af alternativer til antibiotika til forebyggelse af recidiverende UVI. Et systematisk review omfattende 24 studier om effekten af tranebær viste, at der ingen væsentlig forskel var i forekomst af UVI mellem gruppen, der fik tranebær, og gruppen, der fik placebo [40]. Studierne rapporterede især om problemer med komplians. Evidensen omkring brug af lactobacillus-probiotika til forebyggelse er heller ikke entydig [41], [42].
Et Cochrane-review [43] om østrogens mulige effekt omfattende ni studier fandt, at oral østrogen ikke reducerede recidiverende UVI i forhold til placebo. To af studierne, hvor vaginalt østrogen blev sammenlignet med placebo, viste, at vaginalt østrogen kan reducere antallet af UVI hos kvinder efter overgangsalderen, men at effekten er afhængig af, hvilken type østrogen der anvendes, samt varigheden af behandling. Effekten af vaginalt østrogen må derfor betegnes som tvivlsom, men det kan forsøges, hvis der ikke er kontraindikationer.
Et Cochrane-review om effekten af methenaminhippurat (Haiprex) til at forebygge recidiverende UVI fandt nogen effekt hos patienter uden anormaliteter i urinvejene eller neuropatisk blære. Det er muligt, at methenaminhippurat er effektivt til at forebygge recidiverende UVI hos denne gruppe [44].
Opsummering
UVI hos ældre opdeles i ukompliceret og kompliceret (se faktaboks).
Ukompliceret UVI kan udredes og behandles som hos raske yngre.
Især hos ældre med komplicerende faktorer ses ofte asymptomptomatisk bakteriuri og uspecifikke symptomer, der ikke i sig selv giver anledning til behandling.
For alle patienter med kompliceret UVI anbefales urindyrkning med resistensbestemmelse, da mikrobiologien her kan være en anden.
Førstevalg i behandlingen af ukompliceret UVI er pivmecillinam i 3 døgn. Ved kompliceret UVI udvides behandlingen til 5 døgn og for pyelonefrit til 10-14 døgn. Der er aktuelt ikke indikation for at starte ud med en bredere behandling på mistanke om øget resistensforekomst. Det anbefales kun at behandle med antibiotika, hvis der er symptomer og tegn på bakteriuri. Ved usikker sammedagsdiagnostik afventes om muligt med antibiotisk behandling, indtil der er svar på dyrkning og eventuelt resistensbestemmelse. Kontrolurinundersøgelse anbefales ikke, medmindre der fortsat er symptomer.
Korrespondance
Anne Holm, anneholm@sund.ku.dk
Referencer
[1] B. Foxman, R. Barlow, H. D’Arcy, B. Gillespie, and J. D. Sobel, “Urinary tract infection: self-reported incidence and associated costs,” Ann Epidemiol, vol. 10, 2000.
[2] M. L. Grover, J. D. Bracamonte, a. K. Kanodia, F. D. Edwards, and a. L. Weaver, “Urinary Tract Infection in Women Over the Age of 65: Is Age Alone a Marker of Complication?,” J. Am. Board Fam. Med., vol. 22, no. 3, pp. 266–271, 2009.
[3] Johansen TE, Botto H, Cek M, Grabe M, Tenke P, Wagenlehner FM, Naber KG. Critical review of current definitions of urinary tract infections and proposal of an EAU/ESIU classification system. Int J Antimicrob Agents 2011; 38(suppl): 64–70
[4] X. Albert, I. Huertas, I. I. Pereiró, J. Sanfélix, V. Gosalbes, and C. Perrota, “Antibiotics for preventing recurrent urinary tract infection in non-pregnant women.,” Cochrane Database Syst. Rev., no. 3, p. CD001209, 2004.
[5] R. Raz, Y. Gennesin, J. Wasser, Z. Stoler, S. Rosenfeld, E. Rottensterich, and W. E. Stamm, “Recurrent Urinary Tract Infections in Postmenopausal Women,” Clin. Infect. Dis., vol. 30, no. 1, pp. 152–156, 2000.
[6] L. Mody and M. Juthani-Mehta, “Urinary tract infections in older women: a clinical review”, Jama, vol. 311, no. 8, pp. 844–54, Feb. 2014.
[7] Wagenlehner FME, Weidner W, Pilatz A, Naber KG. Urinary tract infections and bacterial prostatitis in men. Curr Opin Infect Dis. 2014
[8] Nicolle LE. Asymptomatic bacteriuria: review and discussion of the IDSA guidelines. Int J Antimicrob Agents 2006; 28(suppl 1): S42–S48.
[9] Lindsay E. Nicolle, Suzanne Bradley, Richard Colgan, James C. Rice, Anthony Schaeffer, and Thomas M. Hooton. Infectious Diseases Society of America Guidelines for the Diagnosis and Treatment of Asymptomatic Bacteriuria in Adults. CID 2005:40 (1 March)
[10] Ipe DS, Sundac L, Benjamin WH Jr, Moore KH, Ulett GC. Asymptomatic bacteriuria: prevalence rates of causal microorganisms, etiology of infection in different patient populations, and recent advances in molecular detection. FEMS Microbiol Lett. 2013 Sep;346(1):1-10. doi: 10.1111/1574-6968.12204. Epub 2013 Jul 17.
[11] Nielubowicz GR, Mobley HL (2010) Host-pathogen interactions in urinary tract infection. Nat Rev Urol 7: 430–441
[12] Hannan TJ, Totsika M, Mansfield KJ, Moore KH, Schembri MA, Hultgren SJ (2012) Host-pathogen checkpoints and population bottlenecks in persistent and intracellular uropathogenic Escherichia coli bladder infection. FEMS Microbiol Rev 36: 616–648
[13] E. Abrutyn, J. Mossey, J. A. Berlin, J. Boscia, M. Levison, P. Pitsakis, and D. Kaye, “Does Asymptomatic Bacteriuria Predict Mortality and Does Antimicrobial Treatment Reduce Mortality in Elderly Ambulatory Women?,” Ann. Intern. Med., vol. 120, no. 10, pp. 827–833, 1994.
[14] L. E. Nicolle, “Urinary infections in the elderly: symptomatic or asymptomatic?,” Int J Antimicrob Agents, vol. 11, no. 3–4, pp. 265–268, 1999.
[15] L. E. Nicolle, W. J. Mayhew, and L. Bryan, “Prospective randomized comparison of therapy and no therapy for asymptomatic bacteriuria in institutionalized elderly women.,” Am. J. Med., vol. 83, no. 1, pp. 27–33, 1987.
[16] D. Medina-Bombardó and A. Jover-Palmer, “Does clinical examination aid in the diagnosis of urinary tract infections in women? A systematic review and meta-analysis.” BMC Fam. Pract., vol. 12, no. 111, Jan. 2011.
[17] S. Bent, B. Nallamothu, and D. Simel, “Does this woman have an acute uncomplicated urinary tract infection?” JAMA, vol. 287, no. 20, pp. 2701–2710, 2002.
[18] L. G. C. Giesen G.; Dimitrov,B.D.; van de Laar,F.A.; Fahey,T., “Predicting acute uncomplicated urinary tract infection in women: a systematic review of the diagnostic accuracy of symptoms and signs,” BMC.Fam.Pract., vol. 11, p. 78, 2010.
[19] Devillé WL, Yzermans JC, van Duijn NP, Bezemer PD, van der Windt DA, Bouter LM: The urine dipstick test useful to rule out infections. A meta-analysis of the accuracy. BMC Urol. 2004 Jun 2;4:4. Review.PMID: 15175113 [PubMed - indexed for MEDLINE]
[20] R. Winkens, “Validity of the urine dipslide under daily practice conditions,” Fam. Pract., vol. 20, no. 4, pp. 410–412, Aug. 2003.
[21] L. A. Beveridge, P. G. Davey, G. Phillips, and M. E. McMurdo, “Optimal management of urinary tract infections in older people.” Clin. Interv. Aging, vol. 6, pp. 173–80, 2011.
[22] M. Blom, T. L. Sørensen, F. Espersen, and N. Frimodt-Møller, “Validation of FLEXICULT SSI-Urinary Kit for use in the primary health care setting.” Scand. J. Infect. Dis., vol. 34, no. 6, pp. 430–435, 2002.
[23] J. J.R., T. F.S., S. W.E., J. R. Johnson, F. S. Tiu, W. E. Stamm, J. J.R., T. F.S., and S. W.E., “Direct antimicrobial susceptibility testing for acute urinary tract infections in women,” J. Clin. Microbiol., vol. 33, no. 9, pp. 2316–2323, 1995.
[24] K. K. Nickander, C. J. Shanholtzer, and L. R. Peterson, “Urine culture transport tubes: Effect of sample volume on bacterial toxicity of the preservative,” J. Clin. Microbiol., vol. 15, no. 4, pp. 593–595, 1982.
[25] J. Belmin, “Reliability of Sampling Urine from Disposable Diapers in Elderly Incontinent Women,” J. Am. Geriatr. Soc., vol. 41, no. 11, pp. 1182–1186, 1993.
[26] D. A. Nace, P. J. Drinka, and C. J. Crnich, “Clinical Uncertainties in the Approach to Long Term Care Residents With Possible Urinary Tract Infection,” J. Am. Med. Dir. Assoc., vol. 15, no. 2, pp. 133–139, 2014.
[27] S. Ninan, C. Walton, and G. Barlow, “Investigation of suspected urinary tract infection in older people,” Bmj, vol. 4070, no. July, pp. 1–5, 2014.
[28] T. M. Hooton, S. F. Bradley, D. D. Cardenas, R. Colgan, S. E. Geerlings, J. C. Rice, S. Saint, A. J. Schaeffer, P. A. Tambayh, P. Tenke, and L. E. Nicolle, “Diagnosis, Prevention, and Treatment of Catheter-Associated Urinary Tract Infection in Adults: 2009 International Clinical Practice Guidelines from the Infectious Diseases Society of America,” Clin. Infect. Dis., vol. 50, no. 5, pp. 625–663, 2010.
[29] I. Gágyor, J. Bleidorn, M. M. Kochen, G. Schmiemann, K. Wegscheider, and E. Hummers-Pradier, “Ibuprofen versus fosfomycin for uncomplicated urinary tract infection in women: randomised controlled trial,” BMJ, vol. 351, 2015.
[30] T. A. . G. Zalmanovici H.; Paul,M.; Yaphe,J.; Leibovici,L., “Antimicrobial agents for treating uncomplicated urinary tract infection in women,” Cochrane.Database.Syst.Rev., no. 10, p. CD007182, 2010.
[31] www.DANMAP.org
[32] Kerrn M.B., Klemmensen T., Frimodt-Møller N., Espersen F. Susceptibility of Danish Escherichia coli strains isolated from urinary tract infections and bacteraemia, and distribution of sul genes conferring sulphonamide resistance. J Antimicrob Chemother 2002, 50: 513-
[33] Ferry S, Holm S, Stenlund H, Lundholm R, Monsen TJ: Clinical and bacteriological outcome of different doses and duration of pivmecillinam compared with placebo therapy of uncomplicated lower urinary tract infection in women: the LUTIW project. Scand J Prim Health Care 2007, 25:49–57.
[34] Hoang P1, Salbu RL. Updated Nitrofurantoin Recommendations in the Elderly: A Closer Look at the Evidence. Consult Pharm. 2016 Jul;31(7):381-4. doi: 10.4140/TCP.n.2016.381.
[35] Fasugba O, Gardner A, Mitchell B G, Mnatzaganian G. Ciprofloxacin resistance in community- and hospital-acquired Escherichia coli urinary tract infections: a systematic review and meta-analysis of observational studies. BMC Infect Dis. 2015 Nov 25;15:545.
[36] Sundhedsstyrelsen, Vejledning om ordination af antibiotika, 2012. https://sundhedsstyrelsen.dk//-/media/Udgivelser/2012/Publ2012/Vejledning-om-ordination-af-antibiotika.ashx
[37] Eells SJ, Bharadwa K, McKinnell JA, Miller LG: Recurrent urinary tract infections among women: comparative effectiveness of 5 prevention and management strategies using a markov chain monte carlo model. Clin Infect Dis 2014, 58:147–160.
[38] Stamm WE, Counts GW, Wagner KF, et al. Antimicrobial prophylaxis of recurrent urinary tract infections: a double-blind, placebo-controlled trial. Ann Intern Med 1980;92:770-5.
[39] Cai T, Nesi G, Mazzoli S, Meacci F, Lanzafame P, Caciagli P, Mereu L, Tateo S, Malossini G, Selli C, Bartoletti R. Asymptomatic bacteriuria treatment is associated with a higher prevalence of antibiotic resistant strains in women with urinary tract infections.
Clin Infect Dis. 2015 Dec 1;61(11):1655-61.
[40] R. Jepson and J. Craig, “Cranberries for preventing urinary tract infections,” Cochrane Database Syst Rev, no. 10, 2012.
[41] S. Em, T. Am, and L. Ps, “Probiotics for preventing urinary tract infections in adults and children ( Review ),” no. 12, 2015.
[42] C. L. Abad and N. Safdar, “The Role of Lactobacillus Probiotics in the Treatment or Prevention of Urogenital Infections – A Systematic Review,” J. Chemother., vol. 21, no. 3, pp. 243–252, 2009.
[43] C. Perrotta, M. Aznar, R. Mejia, X. Albert, and C. W. Ng, “Oestrogens for preventing recurrent urinary tract infection in postmenopausal women,” Cochrane Database Syst Rev, no. 2, p. Cd005131, 2008.
[44] L. BSB, B. T, S. JM, and C. JC, “Methenamine hippurate for preventing urinary tract infections (Review),” Cochrane Database Syst Rev, no. 10, 2012.