Hormonal kontraception – hvad skal jeg vælge?
Artikel fra Rationel Farmakoterapi 2, 2022
Korrektion 20. februar 2023
Vi har i februar 2023 ændret formuleringen om risiko for brystkræft ved brug af højdosis gestagenspiral til nedenstående. Formuleringen er taget fra Den Nationale Rekommandationsliste (NRL) for Hormonal kontraception, februar 2022.
”Specialistgruppen vurderer, at der for gestagenspiraler er en let øget risiko for brystkræft, men at der generelt er begrænset evidens for en eventuelt øget risiko for kræftsygdomme ved brug af gestagenpræparater.”
I Månedsblad nr. 2, februar 2022, side 4, sektion: Bivirkninger: risiko for brystkræft ved hormonspiral, står at brug af højdosis-gestagenspiral er forbundet med en 20% øget risiko for brystkræft, svarende til 16 yderligere tilfælde af brystkræft. Disse estimater stammer fra 1 stort dansk observationsstudie (ref. 9), men da den samlede evidens på området ikke er entydig, har vi blødt formuleringen op for ikke at vække unødig bekymring for ordination og brug af gestagenspiral, hvor dette er indiceret.
Desuden er de stigende antal tilfælde af brystkræft ved længerevarende brug af gestagenspiral ikke korrekt (samme sektion). De henviser til brug af hormonal prævention generelt, og således ikke ved brug af gestagenspiral alene. Korrekte tal er: <1 år: 16 tilfælde, 1-5 år: 14 tilfælde, 5-10 år: 14 tilfælde, og > 10 år: 13 tilfælde (ref. 9), hvorfor længere tids brug af gestagensspiral ikke er forbundet med flere tilfælde af brystkræft end korttids brug.
Reference nummer 11 er forkert. Den korrekte reference er: Conz L, Mota BS, Bahamondes L, Teixeira Dória M et al. Levonorgestrel-releasing intrauterine system and breast cancer risk: A systematic review and meta-analysis. Acta Obstet Gynecol Scand 2020 August 01;99(8):970-982.
For en mere uddybende forklaring for ændringen læs her
Oprindelig artikel 21. februar 2022
Louise Bjørkholt Andersen1, Lotte Hvas2, Henrik Horwitz3, Ellen Løkkegaard4, Jeppe Bennekou Schroll5, 6
1) Indsatser for Rationel Farmakoterapi, Enhed for Evidensbaseret Medicin, Sundhedsstyrelsen
2) Dansk Selskab for Almen Medicin
3) Klinisk Farmakologisk Afdeling, Bispebjerg Hospital
4) Gynækologisk Obstetrisk Afdeling, Nordsjællands Hospital
5) Gynækologisk-Obstetrisk Afdeling, Hvidovre Hospital
6) Institut for Klinisk Medicin, Københavns Universitet
Baggrund
Langt de fleste kvinder vil i løbet af deres liv have behov for at bruge kontraception. Hormonal kontraception giver effektiv forebyggelse af uønsket graviditet. De hyppigst anvendte præparater er kombinations p-piller, men hormonspiral er et tiltagende populært valg. Som alternativ findes en række ikke-hormonale metoder herunder barrieremetoder, kobberspiral og sterilisation.
Denne artikel tager udgangspunkt i den reviderede Nationale Rekommandationsliste (NRL) for Hormonal Kontraception [1], som også er ud-givet i kort form som en PIXI-version. I NRL er der foretaget evidensgennemgang for de enkelte præparattyper. Vi giver her et sammenfattende overblik over aktuel viden om 1) svangerskabsforebyggende effekt, 2) vejledning til behandlingsvalg og 3) bivirkningsprofil, herunder risiko for trombose og kræft. Ved et ønske om nærlæsning af det videnskabelige evidensgrundlag, originalreferencer og relative risici henvises til NRL.
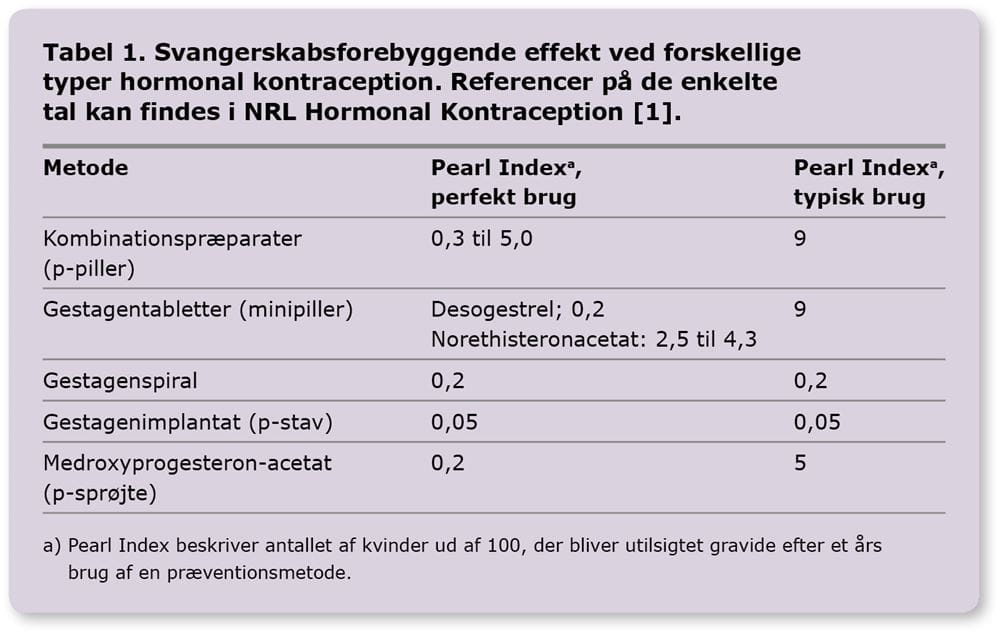
Svangerskabsforebyggende effekt
Pearl Index beskriver antallet af kvinder ud af 100, der bliver utilsigtet -gravide efter et års brug af en præventionsmetode. Den svangerskabsforebyggende effekt er højest ved perfekt brug, men metoderne er ofte mindre effektive ved typisk brug, hvor kvinderne fx hyppigt glemmer at tage tabletter [2], Tabel 1.
Kombinationspræparater med østrogen og gestagen fås både som tabletter (p-piller) med varierende hormondoser og gestagentyper samt depotplaster (p-plaster) og vaginalindlæg (p-ring). Der anvendes hyppigst monofase-p-piller, men der fås også flerfase-p-piller med varierende doser af hormoner igennem en 21--dagesperiode. Monofase-p-piller, p-plaster og p-ring samt flerfase-p-piller har samme kontraceptive effekt [1, 3-5].
Rene gestagenpræparater findes som tabletter (minipiller) med desogestrel, drosperinon eller norethisteron, og som gestagenspiral (hormonspiral), gestagenimplantat (p-stav) eller medroxyprogesteron-injektion (p-sprøjte). I Danmark er hormonspiraler hyppigt anvendt, hvorimod p-stav anvendes mindre hyppigt, og p-sprøjte anvendes sjældent. De to nyere hormonspiraler på henholdsvis 13,5 mg/Jaydess og 19,5 mg/Kyleena har samme kontraceptive effekt som hormonspiraler med det højeste hormonindhold 52 mg/Levosert og Mirena [1]. Hormonspiral og p-stav yder meget høj beskyttelse mod uønsket graviditet, når de er anlagt korrekt.
Vejledning til behandlingsvalg
Det kan være en kompleks opgave at rådgive patienten om hormonal prævention, hvorfor punkterne i faktaboks 1 kan anvendes som vejledning. Der er i nedenstående taget udgangspunkt i evidensgrundlaget fra NRL [1] samt gældende danske behandlingsvejledninger fra Dansk Selskab for Obstetrik og Gynækologi [3-5, 8, 12-15] og de engelske guidelines fra Faculty of Sexual and Reproductive Health [16]. I forhold til prævention i forbindelse med fødsel og amning, henvises til Rationel Farmakoterapi 7, 2019, »Lægemidler og amning«.
Førstevalg inden for kombinations-præparater er monofase p-piller med levonorgestrel eller -norgestimat, Tabel 2 [1].
Det anbefales at anvende præparater med lavest mulige indhold af østrogen (20 µg østrogen) for at reducere risikoen for arterielle blodpropper. Ved blødningsforstyrrelser er præparater med 30-35 µg østrogen at foretrække. Andre forhold som fx akne kan gøre brug af præparater med en anden gestagentype eller p-ring til et mere attraktivt valg. Ved brug af p-piller, og særligt ved p-piller med indhold af nyere gestagen, p-plaster eller p-ring, bør man være særlig opmærksom på at drøfte risici for venøse tromboser med kvinden før ordination.
Førstevalg inden for gestagenpræparater er minipille med desogestrel (handelsnavn Cerazette) eller en hormonspiral (handelsnavne Jaydess, Kyleena, Levosert og Mirena) [1].
Minipiller er lette at anvende og fleksible i forhold til kortere brugsperioder, mens hormonspiraler har højere kontraceptiv effektivitet og medfører reduceret blødningsmængde i op til seks år efter oplægning. Hormonspiralerne med det højeste hormonindhold, Mirena og Levosert, giver bedst blødningskontrol i form af lidt færre dage med vaginal blødning, mens de to spiraler med lavere hormonindhold, Jaydess og Kyleena, kan være lettere at lægge op hos kvinder, der ikke har født. Hvis langtidsvirkende kontraception ønskes, og hormonspiral ikke kan anvendes eller ikke ønskes af patienten, kan p-stav være et attraktivt valg.
Kontrol af behandlingen
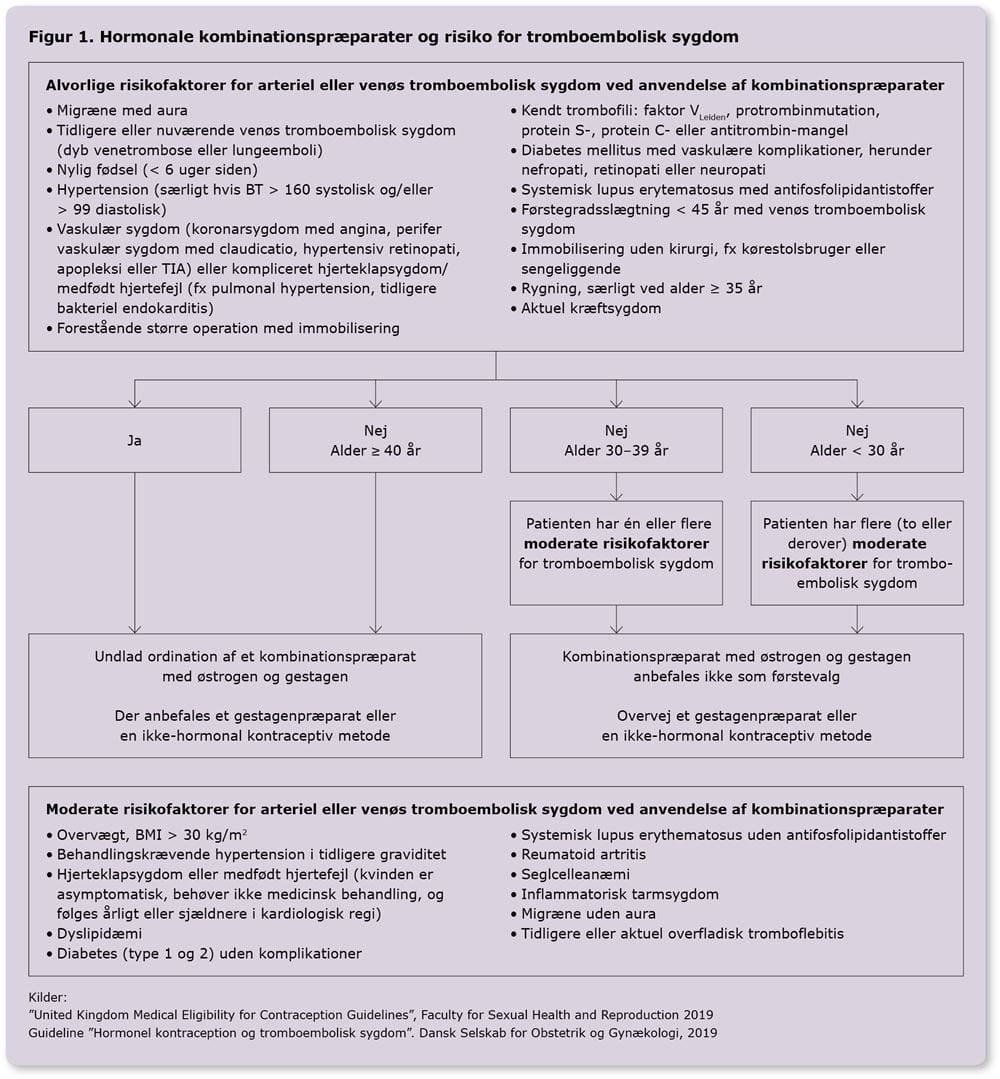
Når der udskrives hormonal kontraception, er det god klinisk praksis at følge op på behandlingen og eventuelle bivirkninger efter 2-3 måneder [5]. Man skal være opmærksom på psykiske bivirkninger, særligt blandt unge kvinder og psykisk sårbare kvinder. Ved ordination af hormonal kontraception, skal der tages stilling til, hvornår ordinationen skal revurderes. Ved anvendelse af p-piller, p-ring eller p-plaster er det god klinisk praksis at foretage denne revurdering på årlig basis, hvori der bør indgå måling af blodtryk [16]. Som led i en revurdering bør man også tage stilling til 1) bivirkninger og tilfredshed 2) risikofaktorer for blodpropper (se Figur 1) og 3) eventuelle andre kontraindikationer. Desuden bør kvinden ved ordination af p-piller, p-plaster eller p-ring gøres opmærksom på alvorlige risikofaktorer for blodpropper, fx migræne med aura eller svær overvægt, samt at hun skal kontakte sin læge, hvis nogle af disse risikofaktorer opstår.
Bivirkninger: blodpropper
P-piller, p-plaster og p-ring øger risikoen for både venøse og arterielle blodpropper. Blandt yngre kvinder i alderen 20-24 år, der ikke anvender hormonal kontraception, er baggrunds-risikoen for venøse blodpropper i Danmark ca. 21 tilfælde pr. 100.000 personår [6]. Risikoen for venøse blodpropper tredobles ved anvendelse af p-piller med gestagenet levonorgestrel, svarende til ca. 60 tilfælde pr. 100.000 personår for kvinder i alderen 20-24 år. Brug af p-piller med desogestrel, gestoden eller drospirenon seksdobler risikoen for venøse blodpropper, til 130-140 tilfælde pr. 100.000 personår, og p-ring med etonogestrel henholdsvis p-plaster med norelgestromin øger risikoen til 110 henholdsvis 140 pr. 100.000 personår. Risikoen for venøse blodpropper stiger med alderen og er ved brug af p-piller med levonorgestrel tre gange højere for kvinder på 35 år end for kvinder i alderen 20-24 år. Der er desuden markant risikoøgning ved en række -medfødte eller erhvervede faktorer, eksempelvis rygning, overvægt eller trombofili.
Risiko for arterielle blodpropper i hjerne eller hjerte er lav hos kvinder i alderen 20-24 år med seks tilfælde pr. 100.000 personår, men stiger markant med alderen og tidobles blandt 40-44-årige kvinder til 65 tilfælde pr. 100.000 personår. P-piller med 20 µg østrogen øger den relative risiko for arterielle blodpropper med 60%, og p-piller med 30-49 µg østrogen øger den relative risiko med 100% i forhold til kvinder, der ikke anvender hormonal kontraception [1]. Gestagenpræparater er overordnet ikke associeret med øget risiko for venøse eller arterielle blodpropper. P-sprøjte er dog forbundet med over dobbelt så høj forekomst af venøse blodpropper blandt kvinder, der ryger, har trombofili eller tidligere venøse blodpropper [1, 7, 8].
Bivirkninger: risiko for kræft ved p-piller
Der har i de seneste år været særlig stor fokus på risiko for kræft ved brug af hormonal kontraception. Brug af p-piller er forbundet med en ca. 20% øget forekomst af brystkræft. Den øgede risiko er direkte proportionel med antal år, der anvendes p-piller, og anvendelse i 5-10 år er forbundet med 15 yderligere tilfælde af brystkræft pr. 100.000 personår [9]. Nuværende eller nylig brug af p-piller reducerer dog risikoen for æggestokkræft, svarende til tre færre tilfælde af æggestokkræft pr. 100.000 personår ved anvendelse af p-piller i ét år. Risiko-reduktionen er direkte proportionel med varigheden af brug af p-piller [1].
Risiko for kræft i livmoderslimhinden er reduceret 31% blandt kvinder med tidligere brug af p-piller. Risiko-reduktionen er direkte proportionel med varigheden af brug af p-piller. For kvinder, der aldrig har anvendt p-piller, er risikoen for at udvikle kræft i livmoderslimhinden inden 75-års-alderen 2,3%. Ved anvendelse af p-piller i 1-5 år, er risikoen for kræft i livmoderslimhinden reduceret til 1,7%, ved anvendelse i 5-10 år er risikoen reduceret til 1,3%, og ved anvendelse i 10-15 år er risikoen for kræft i livmoderslimhinden reduceret til 1,0% [1].
Der er således en højere forekomst af brystkræft, men lavere forekomst af både æggestokkræft og livmoderslimhindekræft ved brug af kombinations-p-piller. Der er derfor samlet set ikke højere risiko for kræftsygdom ved anvendelse af p-piller [10].
Bivirkninger: risiko for brystkræft ved hormonspiral
Hormonspiraler med højt hormon-indhold (Mirena og Levosert) er forbundet med en ca. 20% øget risiko for udvikling af brystkræft, svarende til 16 yderligere tilfælde af brystkræft pr. 100.000 personår [9, 11]. Risikoøgningen for brystkræft er direkte proportionel med varigheden af anvendelsen af hormonspiral, idet der ved 1-5 års anvendelse er yderligere ni tilfælde af brystkræft pr. 100.000 personår, ved 5-10 års anvendelse yder-ligere 14 tilfælde af brystkræft pr. 100.000 personår, og ved > 10 års anvendelse er der yderligere 19 tilfælde af brystkræft pr. 100.000 personår. Der er ikke evidens for øget risiko for brystkræft ved anvendelse af p-stav, p-sprøjte eller minipiller [1]. Anvendelse af hormonspiral beskytter imod ukontrolleret vækst af livmoderslimhinden i forbindelse med klimakterie og menopause, men der er ikke evidens for en reduktion af risiko for livmoderslimhindekræft [1].
Bivirkninger: depression og selvmordsforsøg
Humørsvingninger er en kendt bivirkning til hormonal kontraception. Skandinaviske registerstudier har desuden fundet, at brug af hormonal kontraception er forbundet med øget forekomst af både depression og selvmordsforsøg. Anvendelse af p-piller er forbundet med en øget forekomst af behandling med antidepressive lægemidler på 20%, og anvendelse af p-plaster og p-ring er forbundet med henholdsvis en 100% og en 60% relativ øget forekomst i forhold til kvinder, der ikke anvendte hormonal prævention [1, 12]. Ved en incidens for førstegangsbrug af antidepressive lægemidler på 1.700 tilfælde pr. 100.000 personår blandt kvinder, der ikke anvender hormonal kontraception, svarer det til yderligere 300 tilfælde pr. 100.000 personår ved anvendelse af kombinations-p-piller, henholdsvis yderligere 1.700 tilfælde pr. 100.000 personår for p-plaster og yderligere 1.000 tilfælde pr. 100.000 personår for p-ring. P-piller er også forbundet med en fordoblet forekomst af selvmordsforsøg i forhold til kvinder, der ikke anvender hormonal prævention, og forekomsten er endnu højere ved brug af p-ring eller p-plaster [1, 12]. Anvendelse af minipiller eller hormonspiral er forbundet med en øget forekomst for behandling med antidepressive lægemidler på 30%, omtrent svarende til forekomsten ved anvendelse af p-piller. Minipiller er herudover forbundet med en mere end fordoblet forekomst af selvmordsforsøg. For alle typer hormonal kontraception er den associerede forekomst af både behandling med antidepressive lægemidler og selvmordsforsøg højest for unge kvinder mellem 15 og 19 år [1, 12].
Bivirkninger: akne
P-piller reducerer forekomsten af akne. Virkningen varierer i forhold til typen af gestagen, med størst effekt for p-piller med drospirenon og cyproteronacetat [1]. Blandt brugere af P-ring er der ca. 80% reduceret forekomst af akne i forhold til brugere af p-piller. Rene gestagenpræparater er generelt forbundet med øget forekomst af akne. Der er ikke set forskel på forekomst af akne mellem minipiller og hormonspiral [1].
Bivirkninger: blødningsforstyrrelser
P-piller reducerer blødningsforstyrrelser og menstruationssmerter. Jo mere østrogen i kombinationspræparatet, jo færre blødningsforstyrrelser. P-ring er forbundet med 58-81% lavere sandsynlighed for blødningsforstyrrelser i forhold til kombinations p-piller [1].
Gestagenpræparater giver indledningsvist et uregelmæssigt blødningsmønster, men hormonspiral og p-stav er forbundet med efterfølgende stærkt reduceret blødningsmængde og reduceret forekomst af menstruationssmerter [1]. Der er lidt færre dage med vaginal blødning ved brug af højdosishormonspiral (Mirena og Levosert) i forhold til anvendelse af hormonspiral med lavere hormonindhold [1].
Habilitetserklæringer og referencer kan ses på www.irf.dk
Referencer
- Sundhedsstyrelsen. Den nationale rekommandationsliste: Hormonal kontraception. 2021. https://www.sst.dk/da/Viden/Laegemidler/Anbefalinger/Den-Nationale-Rekommandationsliste-_NRL_/Hormonal-kontraception
- Trussell J. Contraceptive failure in the United States. Contraception 2011 May 01;83(5):397-404.
- DSOG. Dansk Selskab for Obstetrik og Gynækologi Guide-line: P-plaster, 2015.
- DSOG. Dansk Selskab for Obstetrik og Gynækologi Guide-line: – ring – vaginalring – parenteral hormonal kontraception, 2015.
- DSOG. Dansk Selskab for Obstetrik og Gynækologi Guide-line: P-piller – generelt, 2015.
- Lidegaard O, Nielsen LH, Skovlund CW, Lokkegaard E. Venous thrombosis in users of non-oral hormonal contraception: follow-up study, Denmark 2001-10. BMJ 2012 May 10;344:e2990.
- DSOG. Parenteral hormonal kontraception – gestagenmetoder, 2015.
- DSOG. Dansk Selskab for Obstetrik og Gynækologi Guide-line: Gestagenspiral som kontraception, 2015.
- Morch LS, Skovlund CW, Hannaford PC et al. Contemporary hormonal contraception and the risk of breast cancer. N Engl J Med 2017;377(23):2228-2239.
- Iversen L, Sivasubramaniam S, Lee AJ et al. Lifetime cancer risk and combined oral contracep-tives: the Royal College of General Practitioners’ Oral Contraception Study. Am J Obstet Gynecol 2017;216(6):580.e1-580.e9.
- Collaborative Group on Hormonal Factors in Breast Cancer. Type and timing of menopausal hormone therapy and breast cancer risk: individual participant meta-analysis of the worldwide epidemiological evidence. Lancet 2019;394(10204):1159-1168.
- DSOG. Dansk Selskab for Obstetrik og Gynækologi Guide-line: Hormonel kontraception og depression, selvmord og selvmordsforsøg, 2019.
- DSOG. Dansk Selskab for Obstetrik og Gynækologi Guide-line: Hormonel kontraception og tromboembolisk sygdom, 2019.
- DSOG. Dansk Selskab for Obstetrik og Gynækologi Guide-line: Hormonel kontraception og mammacancer, 2019.
- DSOG. Dansk Selskab for Obstetrik og Gynækologi Guide-line: Hormonel kontraception og cancer, 2015.
- SRH. The Faculty of Sexual & Reproductive Healthcare Guideline: Combined Hormonal Contraception, January 2019 (Amended November 2020).