Aftrapning af opioider
Artikel fra Rationel Farmakoterapi 1, 2019
Månedsbladene opdateres ikke efter udgivelsen. Indholdet afspejler den aktuelle evidens på udgivelsestidspunktet.
Jette Højsted1, Gitte Krogh Madsen2 og Marie Lund3
I Danmark lever godt 1,2 millioner mennesker med kroniske smerter [1]. Opioidforbruget i Danmark har i mange år været blandt de højeste i verden og er markant højere end i de øvrige nordiske lande [2]. I alt er ca. 467.000 personer i langtidsbehandling, hvoraf godt halvdelen er i behandling med tramadol. En tredjedel af langtidsbrugerne (med opioidforbrug i mere end seks måneder) med kroniske smerter er udelukkende i behandling med korttidsvirkende opioider [3].
Der er stigende fokus på det høje opioidforbrug og en stigende opmærksomhed på, at opioidbehandlingen medfører en række bivirkninger og ulemper på langt sigt. Disse inkluderer problemer med forstoppelse, påvirkning af den kognitive funktion og den endokrine funktion samt udvikling af tolerans, afhængighed og i sjældne tilfælde opioidinduceret hyperalgesi (øget følsomhed for smerte) [4]. Effekten af opioider på kroniske smerter og på funktionsniveauet er beskedent, og på længere sigt synes behandlingen ikke at øge funktionsniveauet [5, 6]. Derimod tyder det på, at aftrapning af opioider både vil reducere smerterne og forbedre funktionsniveau og helbredsrelateret livskvalitet [7-10].
Denne artikel beskriver, hvornår man bør overveje at aftrappe en længerevarende opioidbehandling, hvilke forberedelser man bør foretage inden aftrapning påbegyndes samt konkrete forslag til selve aftrapningen og håndtering af problemer, der måtte opstå undervejs. Der omtales i artiklen også overordnet en række værktøjer, som kan anvendes i forbindelse med aftrapning af opioider.
De nævnte anbefalinger bygger på forfatternes mangeårige kliniske erfaring med behandling af patienter med kroniske nonmaligne smerter og aftrapning af opioidbehandling samt den refererede litteratur.
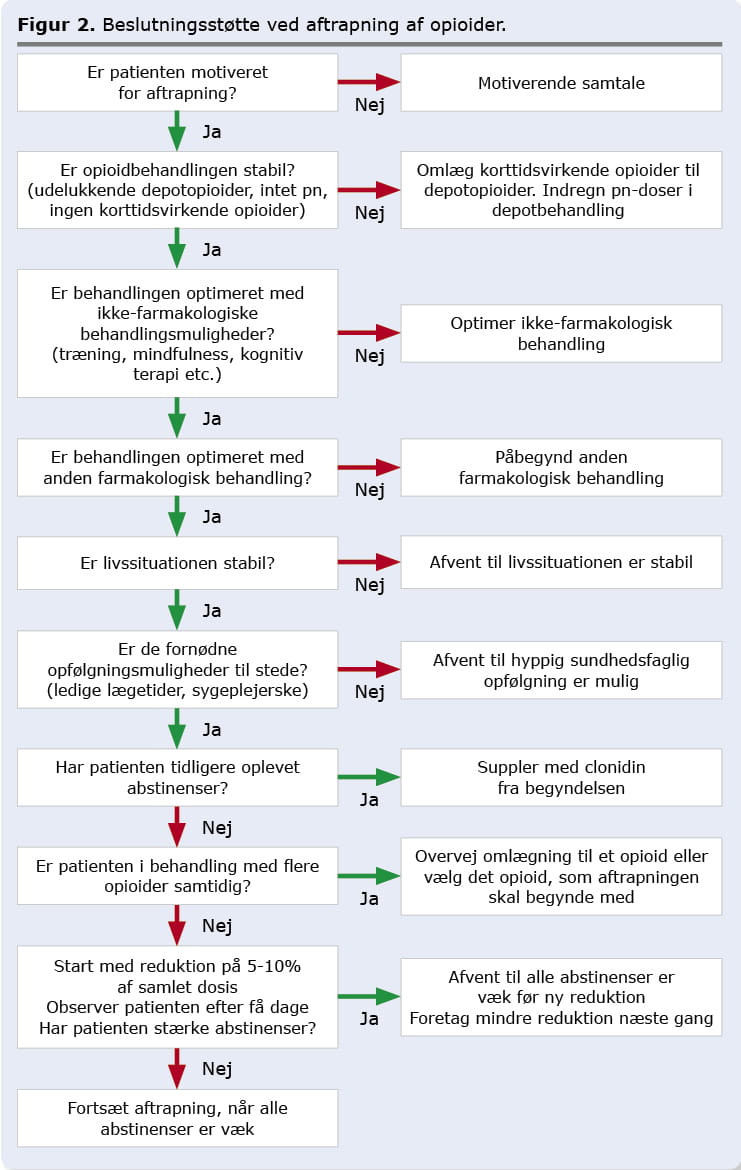
Der er ikke evidens for, at visse aftrapningsregimer er bedre end andre [11]. Vigtige faktorer for, at aftrapningen lykkes, er, at patienten er motiveret, har tillid til behandleren, at aftrapningen ikke forceres, og at patienten følges tæt op i forløbet.
Indikationer for aftrapning
Der kan være mange indikationer for aftrapning af opioider:
- Patienten ønsker at trappe ned
- Manglende effekt af behandlingen på funktionsniveau eller smerter
- Alvorlige bivirkninger (fx sedation, kognitiv påvirkning, hyperalgesi)
- Manglende overholdelse af behandlingsplanen
- Tegn på misbrug
- Hurtig toleransudvikling
- Endokrin påvirkning (nedsat libido, erektiv dysfunktion, udebleven menstruation).
Barrierer for aftrapning
Der kan være barrierer for aftrapning hos såvel den ordinerende læge som patienten.
Spørgsmålet om aftrapning kan være et tema, som kan være vanskeligt at tage op for lægen, fordi det kan bringe lægen i konflikt med patienten. Samtalen kan være meget tidskrævende, og det kan være svært at tilpasse i en meget travl dag. Lægen har måske ikke selv iværksat behandlingen og mener derfor, at det er andres opgave at gennemføre aftrapning [12].
For patienten kan der være mange forhold, der spiller ind, når lægen begynder at tale om aftrapning. De fleste patienter ved godt, at der er risiko for afhængighed og overdosering ved anvendelse af opioider, men mener ikke, at det er et problem hos dem selv. De patienter, som har bivirkninger af medicinen, vil ofte opveje fordelen ved den opnåede smertelindring mod bivirkningerne. Nogle patienter – især patienter, som behandles med korttidsvirkende opioider – kan opleve svære gennembrudsabstinenssymptomer. Andre har måske på et tidligere tidspunkt glemt medicinen hjemme og har derfor oplevet svære abstinenser [8]. Desuden er nogle patienter bange for ikke at få genordineret medicinen, hvis aftrapningen har forværret tilstanden.
Hvis patienten har udviklet psykisk afhængighed, vil mange patienter også reagere med modstand mod ethvert forslag om aftrapning. Her kan administration af spørgeskemaet Pain Medication Questionnaire hjælpe, dels til at undersøge for mulig psykisk afhængighed, dels til en samtale om selve problemet [13, 14].
Forudsætninger for aftrapning
Det altafgørende for en vellykket aftrapning er, at patienten er motiveret. Der er stor individuel forskel på, hvor svært det kan være at trappe ud af en opioidbehandling. Nogle patienter oplever stort set ingen abstinenssymptomer under aftrapningen, mens andre får meget voldsomme abstinenser ved bare en lille dosisreduktion på få procent. Patienter med kroniske smerter og psykisk afhængighed er særligt svære at hjælpe, og i disse tilfælde kan det være en god idé at samarbejde med andre sundhedsfaglige personer med særlig erfaring med disse patienter.
Det er vigtigt, at patienten har accepteret den kroniske smertetilstand, og at opioidbehandlingen er stabil, dvs. udelukkende bestående af behandling med depotpræparater uden anvendelse af korttidsvirkende opioider og uden anvendelse af opioider p.n. Depotbehandlingen skal have været stabil i nogle uger, inden aftrapningen påbegyndes. Ved neuropatiske smertetilstande og/eller neuropatiske komponenter i nociceptive smertetilstande kan opioidbehandlingen suppleres med tricykliske antidepressiva, gabapentinoider eller serotonin-noradrenalin-genoptagelseshæmmere. Hvis opioidbehandlingen er påbegyndt eller stabiliseret på et tværfagligt smerte-center, vil den medikamentelle smertebehandling ofte omfatte en stabilisering af opioidbehandlingen med omlægning af korttidsvirkende opioider til en døgndækkende behandling med depotopioider. Dette vil næsten altid medføre en forbedret smertelindring på bekostning af en øgning af den samlede opioiddosis. Det bør fremgå af epikrisen, om aftrapning er forsøgt under forløbet i smertecentret. Hvis patienten har været i stabil behandling i en længere periode efter afslutningen, vil det være en god idé at tage emnet op med patienten og eventuelt rådføre sig med den læge, der havde ansvaret for behandlingen i smertecentret.
Det er vigtigt, hvordan samtalen om en (eventuel) aftrapning indledes. Samtalen må ikke være fordømmende (fx »du bruger alt for meget opioid«) eller baseret på generelle forhold vedrørende opioidbehandling (fx »man bliver afhængig af opioider«). I stedet tages der udgangspunkt i den aktuelle patients konkrete tilstand, og fokuseres på patientens mulige fordele ved en aftrapning [15]. Fakta vedrørende opioidbehandling kan fremhæves. En samtale kan fx indledes med: »Hos nogle patienter ved vi ikke, om opioidbehandlingen faktisk har effekt. Den er startet for nogle år siden, og meget har ændret sig for dig i de år. Vi behøver ikke at gøre det lige nu – det skal være på et tidspunkt, hvor du er klar til det, og hvor der ikke skal foregå større ting i dit liv. Hvis det viser sig, at du får det værre, når du trapper ned, stopper vi aftrapningen«.
Næsten alle patienter vil svare på dette: »Jeg ved, at behandlingen hjælper, for hvis jeg springer en dosis over en eller flere gange eller prøver at holde pause, bliver smerterne meget værre, og jeg får det dårligt«.
Det kan være vanskeligt at vurdere, om smerteforværringen skyldes abstinenser, eller om dosis rent faktisk havde effekt. Her er man nødt til at observere patienten over en til to uger. Så længe patienten har andre abstinenssymptomer, kan det ikke afgøres, om smerteforværringen er led i abstinenser. Først når alle abstinenssymptomer har fortaget sig, kan man skelne: hvis smerterne vender tilbage til udgangspunktet før aftrapningen, var forværringen led i abstinenserne; hvis smerterne er øget, afspejler forværringen effekten af opioidet på smerterne. Se Figur 1.
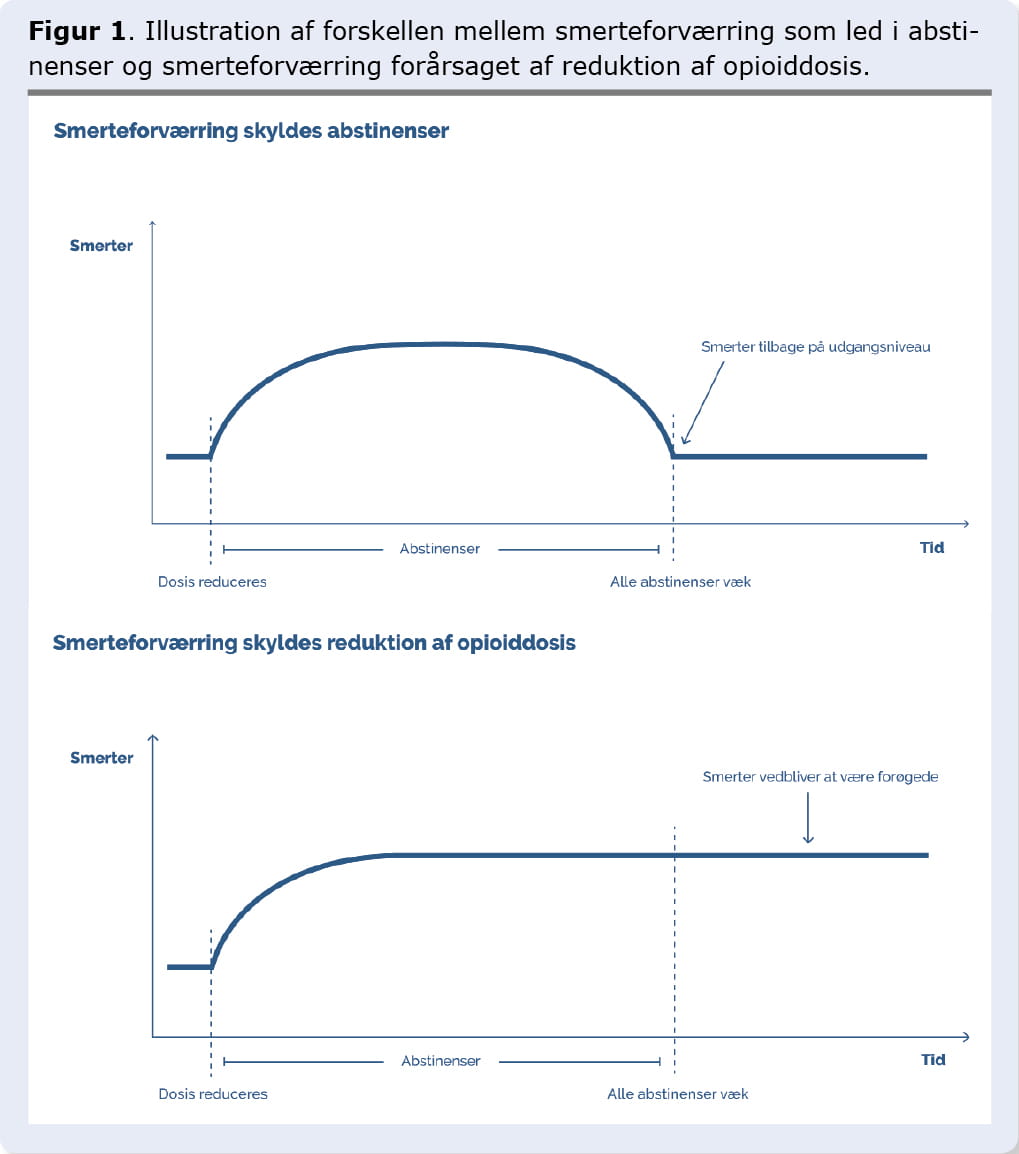
Det er vigtigt at forsikre patienten om, at hvis smertetilstanden forværres, vil aftrapningen stoppes, og dosis blive justeret til et acceptabelt eller det oprindelige niveau.
Inden aftrapning påbegyndes, skal anden farmakologisk nonopioid behandling (paracetamol, evt. NSAID i en kortere periode, sekundære analgetika ved neuropatiske smertetilstande) og ikke-farmakologisk behandling (fx træning, mindfulness, afspænding) være optimeret. En eventuelt komplicerende depression og/eller angsttilstand skal være behandlet/under kontrol.
Aftrapningen bør foregå på et passende tidspunkt i forhold til patientens øvrige livsomstændigheder. Det kræver overskud for patienten at komme igennem abstinenserne. Det er nødvendigt med tæt opfølgning fra lægens side, gerne med en erfaren sygeplejerske til at følge op mellem lægekonsultationerne. I starten vil patienten ofte have behov for daglig eller næsten daglig kontakt med behandleren. Patientens nærmeste bør også informeres om, hvad der skal foregå, og hvilke symptomer patienten kan udvikle i aftrapningsfasen. Fx er irritation, aggressivitet og humørændringer led i abstinenser.
Aftrapningen
Når patienten er klar, og støtteforanstaltningerne er til stede, kan selve aftrapningen planlægges.
Jf. Sundhedsstyrelsens vejledning om behandling med afhængighedsskabende lægemidler skal der udarbejdes en behandlingsplan, som skal journalføres. Af denne plan bør det fremgå præcis, hvilken aftale om aftrapning der er aftalt med patienten. Revurdering af indikationen sker i udgangspunktet ved hver receptfornyelse, som skal foregå ved personligt fremmøde eller hjemmebesøg. Se endvidere vejledningen for nærmere omkring journalføringskrav ifm. behandlingsplan [16].
Flere opioider på en gang
Hvis patienten er i behandling med flere opioider på en gang, fx både depotmorfin og fentanylplaster, kan man vælge at lægge plasterbehandlingen om til peroral behandling, inden aftrapning påbegyndes, eller man kan trappe det ene opioid ned, fx plasterbehandlingen, og fortsætte med uændret depotbehandling, indtil plasterbehandlingen er trappet ud. Det er en fordel først at aftrappe plasterbehandlingen, fordi dosisspringene er ret høje mellem de forskellige plasterstyrker, hvorimod dosisspringene for depotmorfin er betydelig mindre mellem de forskellige tabletstørrelser. Fx svarer en reduktion i fentanylplaster fra 25 mikrogram pr. time til 12 mikrogram pr. time til en reduktion i morfin på 30 mg pr. døgn. Depotmorfin findes i tabletter på 5 mg. Hvis patienten mener, at det ene opioid frem for det andet har haft ringere effekt, kan man vælge at starte aftrapning af dette.
Abstinensforebyggelse
Hvis patienten beretter om, at han/hun tidligere har oplevet gennembrudsabstinenssymptomer eller abstinenssymptomer, hvis en dosis glemmes, er det en god idé at starte med clonidin 25 mikrogram x 3 samtidig med, at aftrapningen påbegyndes [17]. Clonidin kan evt. øges til 50 mikrogram x 3. Bemærk, at clonidin er godkendt til forebyggende behandling af migræne og til menopausale hedestigninger [18], dvs. anvendelsen til abstinensforebyggelse er off-label.
Dosisreduktion
Aftrapningen kan i første omgang påbegyndes med en dosisreduktion på 5-10% [19, 20]. Aftrapningen bør dog påbegyndes med mindst mulig dosis, uanset hvilken dosis der startes fra, dvs. hvis patienten er i behandling med depotmorfin 100 mg x 3, reduceres dosis til 95 mg x 3. Dette for at observere patientens reaktion, smerteforværring og graden af abstinenssymptomer. Hvis den første reduktion medfører voldsomt ubehag, kan patienten miste modet og måske helt opgive aftrapningen. Aftrapningen bør foregå langsomt og under hensyntagen til behandlingsvarigheden. Hvis patienten har været i behandling i mere end to år, kan dosisreduktionerne ske hver til hver anden måned [20].
Patienten vurderes efter nogle dage. Sædvanligvis topper abstinenssymptomerne efter 3-4 dage og aftager herefter i løbet af en uges tid, men kan hos nogle vare op til 2-3 uger. Der må ikke foretages yderligere dosisreduktion, før alle abstinenssymptomer har fortaget sig. Hvis abstinenssymptomerne var svære, skal næste dosisreduktion være endnu mindre – i nævnte eksempel reduceres næste gang kun på den ene dosis til depotmorfin 90 + 95 + 95 mg. Lad patienten vælge, om det skal være morgen, eftermiddag eller natdosis, der først skal aftrappes. Opioidbehandlingen skal altid fordeles med lige store intervaller over døgnet, fx kl. 8 og 20 ved togangsdosering og kl. 8, 16 og 24 ved tregangsdosering. Hvis patienten tålte abstinenserne, kan næste reduktion være 5 mg på hver dosis til 90 mg x 3. Hvis patienten ikke oplevede abstinenser, kan næste reduktion være lidt større, fx med 10 mg ad gangen på hver dosis. Men jo lavere udgangsdosis er, jo større bliver den procentvise reduktion af dosis, og dermed større risiko for abstinenser.
Det kan være hensigtsmæssigt at udarbejde et aftrapningsskema til patienten, hvor udgangspunktet er dosisreduktion på 5% hver fjerde uge. Men et aftrapningsskema kan ikke erstatte den individuelle opfølgning af patientens tilstand.
Hvis patienten er i behandling med laksantia mod opioidinduceret obstipation, skal denne behandling gradvist reduceres under aftrapningen. Ved diarré (som er et hyppigt abstinenssymptom) holdes pause med laksantia.
Nogle patienter oplever god effekt af opioider på smerter og funktionsniveau. Hvis en aftrapning medfører, at funktionsniveauet falder, bør reinstituering af opioidbehandling overvejes under afvejning af effekt og bivirkninger.
Særlige forhold ved bestemte opioider
Depotoxycodon og fentanylplaster kan være vanskeligere at trappe ud af, fordi dosisspringene er højere end for fx depotmorfin. Hvis aftrapning af de laveste doser af depotoxycodon og fentanylplaster medfører for svære abstinenser, kan behandlingen omlægges til depotmorfin, og aftrapningen fortsættes med depotmorfin efter et par uger. Hvis dosisspringene ved depotmorfin bliver for store, kan behandlingen omlægges til metadon (specialistopgave), og aftrapning foretages med metadon og kan eventuelt varetages af den praktiserende læge. Hvis patienten allerede er i behandling med metadon som tabletter, kan dosisspringene reduceres ved omlægning af tabletbehandlingen til mikstur metadon, og aftrapningen fortsætte med metadonmikstur, fx bare 1 mg ad gangen.
De to opioider tramadol og tapentadol, som udover opioidagonistisk virkning også besidder monoaminerge egenskaber (dual-action agonister), medfører fysisk afhængighed på lige fod med de øvrige opioider og skal også trappes langsomt ud, evt. via omlægning til depotmorfin.
Støtte under aftrapning
Den psykiske støtte undervejs i processen er vigtig og varetages gerne ved tæt kontakt med erfaren sygeplejerske. Mindfulness kan være en hjælp i aftrapningsprocessen [21]. Hvis abstinenssymptomerne er svære til trods for mindst mulig dosisreduktion og anvendelse af clonidin, kan man overveje at supplere med øreakupunktur i form af anbefalingerne fra National Acupuncture Detoxification Association (NADA). Denne akupunkturmetode har været anvendt i misbrugscentre i mange år til aftrapning af narkomaner. Metoden er tidskrævende for patienten og kræver særlig uddannelse af behandleren. Evidensen for effekt på abstinenser er begrænset [22], men der er klinisk erfaring for, at NADA-anbefalingerne kan lindre abstinenser i svære tilfælde.
Aftrapningen er krævende for patienten, og det kan være nyttigt at holde pause i aftrapningen på fx en måneds tid eller to en gang imellem, eller hvis der skal ske noget særligt i den nærmeste familie, fx ferie eller større familiesammenkomster.
| Boks 1.Hovedbudskaber for aftrapning af opioider |
|
Habilitetserklæringer og referencer
1) Jette Højsted, pensioneret overlæge, tidligere Tværfagligt Smertecenter, Rigshospitalet
2) Gitte Krogh Madsen, praktiserende læge, Roskilde Lægehus
3) Marie Lund, Nefrologisk Afdeling, Herlev og Gentofte Hospital, samt IRF, Sundhedsstyrelsen
Referencer
- Kurita GP, Sjøgren P, Juel K et al. The burden of chronic pain: a cross-sectional survey focussing on diseases, immigration, and opioid use. Pain 2012;153:2332-8.
- Sundhedsstyrelsen. Kortlægning af opioidforbruget i Danmark 2016.
- Sundhedsdatastyrelsen. Færre langtidsbrugere af opioider i 2017. Sundhedsdatastyrelsen, 2018. Medicinforbrug - Indblik.
- Højsted J, Sjøgren P. An update on the role of opioids in the management of chronic pain of non-malignant origin. Curr Opin Anaesthesiol 2007;20:451-5.
- Busse JW, Craigie S, Juurlink DN et al. Guideline for opioid therapy and chronic noncancer pain. CMAJ 2017;189:E659-E666.
- Birke H, Ekholm O, Sjøgren P et al. Long-term opioid therapy in Denmark: a disappointing journey. Eur J Pain 2017;21:1516-27.
- Frank JW, Lovejoy TI, Becker WC et al. Patient outcomes in dose reduction or discontinuation of long-term opioid therapy: a systematic review. Ann Intern Med 2017;167:181-91.
- Frank JW, Levy C, Matlock DD et al. Patients’ perspectives on tapering of chronic opioid therapy: a qualitative study. Pain Med 2016;17:1838-47.
- Huffman KL, Rush TE, Fan Y et al. Sustained improvements in pain, mood, function and opioid use post interdisciplinary pain rehabilitation in patients weaned from high and low dose chronic opioid therapy. Pain 2017;158:1380-94.
- Krumova EK, Bennemann P, Kindler D et al. Low pain intensity after opioid withdrawal as a first step of a comprehensive pain rehabilitation program predicts long-term nonuse of opioids in chronic noncancer pain. Clin J Pain 2013;29:760-9.
- Eccleston C, Fisher E, Thomas KH et al. Interventions for the reduction of prescribed opioid use in chronic non-cancer pain. Cochrane Database Syst Rev 2017;11:CD010323.
- Kennedy LC, Binswanger IA, Mueller SR et al. ”Those conversations in my experience don’t go well”: a qualitative study of primary care provider experiences tapering long-term opioid medications.pain Med 2018;1:2201-11.
- Højsted J, Nielsen PR, Kendall S et al. Validation and usefulness of the Danish version of the Pain Medication Questionnaire in opioid-treated chronic pain patients. Acta Anaesthesiol Scand 2011;55:1231-8.
- Højsted J, Rindom H. Strategier til at undgå afhængighed ved smertebehandling. Ugeskr Læger 2017;179:V01170059.
- Matthias MS, Johnson NL, Shields CG et al. ”I’m not gonna pull the rug out from under you”: patient-provider communication about opioid tapering. J Pain 2017;18:1365-73.
- Sundhedsstyrelsen. Vejledning om ordination af afhængighedsskabende lægemidler. [VEJ nr 9166 af 19/03/2018]. Retsinformation, 2018.
- Gold MS. Opiate addiction and the locus coeruleus. The clinical utility of clonidine, naltrexone, methadone, and buprenorphine. Psychiatr Clin North Am 1993;16:61-73.
- Lægemiddelstyrelsen. Produktresumé Dixarit, overtrukne tabletter (Orifarm). 2018.
- Murphy L, Babaei-Rad R, Buna D et al. Guidance on opioid tapering in the context of chronic pain: evidence, practical advice and frequently asked questions. Can Pharm J (Ott) 2018;151:114-20.
- Berna C, Kulich RJ, Rathmell JP. Tapering long-term opioid therapy in chronic noncancer pain: evidence and recommendations for everyday practice. Mayo Clin Proc 2015;90:828-42.
- Garland EL, Manusov EG, Froeliger B et al. Mindfulness-oriented recovery enhancement for chronic pain and prescription opioid misuse: results from an early-stage randomized controlled trial. J Consult Clin Psychol 2014; 82:448-59.
- Baker TE, Chang G. The use of auricular acupuncture in opioid use disorder: a systematic literature review. Am J Addict 2016;25:592-602.